彭云慧 张印 陈卫兵
【摘要】 目的 探讨早期上消化道肿瘤患者应用内镜下黏膜切除术(EMR) 和内镜下黏膜剥离术(ESD)的优劣差异。方法 244例早期上消化道肿瘤患者, 按照入院顺序及相关手术指征分为EMR组(121例)和ESD组(123例)。EMR组采用EMR治疗, ESD组采用ESD治疗。比较两组患者完全切除率、去除病灶平均大小、手术并发症发生情况、住院时间及术后12个月复发率。结果 ESD组完全切除率为97.56%(120/123), 高于EMR组的90.91%(110/121), 差异具有统计学意义(P<0.05);ESD组去除病灶平均大小为(2.23±1.42)cm, 大于EMR组的(1.02±0.77)cm, 差异具有统计学意义(P<0.05)。EMR组并发症发生率为15.70%, ESD组并发症发生率为16.26%, 比较差异无统计学意义(P>0.05)。两组患者住院时间、术后12个月复发率比较, 差异无统计学意义(P>0.05)。结论 EMR与ESD均有安全、有效、微创等特点, 但在实际基层医院进行应用时, 先对患者病情进行完善评估、对医院硬件设施进行评估后再选择合适的手术方式。
【关键词】 上消化道肿瘤;内镜下黏膜切除术;内镜下黏膜剥离术
DOI:10.14163/j.cnki.11-5547/r.2019.32.024
上消化道肿瘤是临床上常见的肿瘤疾病且出现恶性肿瘤后死亡率极高, 为提高患者的生存率, 早发现、早诊断、早治疗是关键因素[1]。随着内镜诊断与治疗方式的不断发展与改善, 临床上越来越多的早期上消化道肿瘤可在内镜下被发现并治疗, 目前采用最多的治疗方式是EMR与ESD[2], 在对两者使用选择上存在一定争议。为解决这一问题, 选取本院早期上消化道肿瘤患者分别施行不同的手术进行比较, 现报告如下。
1 资料与方法
1. 1 一般材料 选取2016年3月~2018年6月本院收治的244例早期上消化道肿瘤患者作为研究对象, 按照入院顺序及相关手术指征分为EMR 组(121例)和ESD组(123例)。EMR组男58例, 女63例;平均年龄(59.44±4.28)岁;其中早期食管癌55例, 早期胃癌66例。ESD组男60例, 女63例;平均年龄(61.52±5.31)岁;早期食管癌60例, 早期胃癌63例。两组患者一般资料比较差异无统计学意义(P>0.05), 具有可比性。本研究方案通过伦理委员会批准, 所有患者或家属均签署知情同意书。
1. 2 方法 术前与患者积极沟通, 消除患者紧张情绪;使用超声内镜确定患者病变深度, 通过CT排除患者是否有淋巴结或其他腹腔脏器转移, 确保患者满足EMR与ESD的手术指征。手术时, EMR组在患者病变处注射肾上腺素、美蓝与甘油果糖混合液, 经圈套器套住病灶后使用电刀切除, 病灶较大时可分次进行清除, 最后采用热活检钳电凝法清理创面, 标本送检。ESD组采用Dual刀在病变处标记, 并注射相同的混合液, 抬起病变组织后在标记点外进行环切, 在黏膜下层剥离病灶, 出现穿孔及出血时用电刀或肽夹进行处理, 最后缝合并送检标本。术后24 h禁食, 3 d后进半流食, 1周内禁止食用刺激性食物。出现出血、穿孔者按医嘱禁食。对患者病灶大小、并发症发生情况、住院时间等进行详细的记录。出院后定期随访, 统计12个月后患者的复发情况。
1. 3 观察指标 比较两组患者完全切除率、去除病灶平均大小、手术并发症发生情况、住院时间及术后12个月复发率。手术并发症情况包括患者出血及穿孔情况。
1. 4 统计学方法 采用SPSS19.0统计学软件处理数据。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
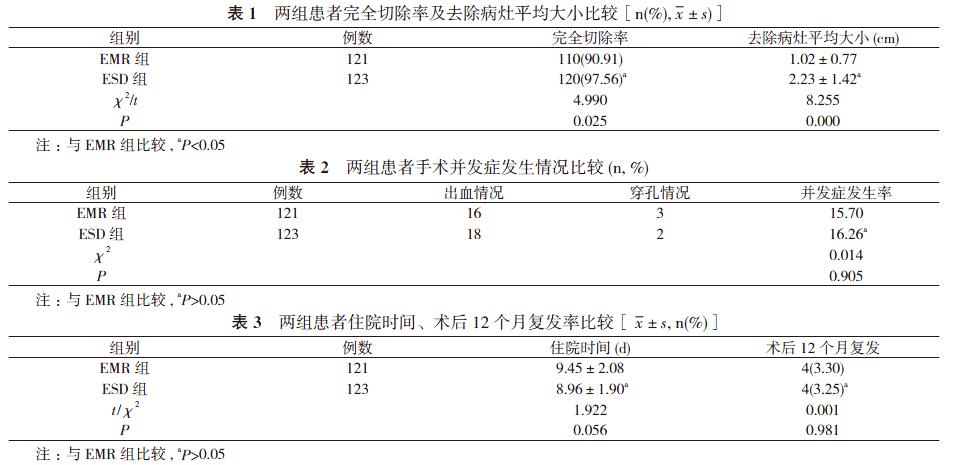
2. 1 两组患者完全切除率及去除病灶平均大小比较 ESD组完全切除率高于EMR组, 差异具有统计学意义(P<0.05);ESD组去除病灶平均大小大于EMR组, 差异具有统计学意义(P<0.05)。见表1。
2. 2 两组患者手术并发症发生情况比较 EMR组并发症发生率为15.70%, ESD组并发症发生率为16.26%, 比较差异无统计学意义(P>0.05)。见表2。
2. 3 两组患者住院时间、术后12个月復发率比较 两组患者住院时间、术后12个月复发率比较, 差异无统计学意义(P>0.05)。见表3。
3 讨论
上消化道肿瘤是常见的恶性肿瘤之一, 发病率及死亡率极高, 严重威胁人类的生活健康, 上消化道早期肿瘤综合治疗后5年生存率>90%, 中晚期患者5年生存率<10%, 为提高患者的生存率对上消化道肿瘤要尽量做到早发现、早诊断、早治疗[3]。但上消化道早期肿瘤的症状表现不明显, 诊断较为困难, 多数患者就诊时已到中晚期。内镜技术因为其创伤小、恢复速度快、手术成功率高、术后并发症少、患者接受度大等优点而成为医生及患者对小范围肿物治疗的首选[4]。早期上消化道肿瘤的切除, 主要以ESD与EMR为主。
本研究中, ESD组完全切除率高于EMR组, 差异具有统计学意义(P<0.05)。究其原因在对患者进行治疗时两种手术方式的操作方法有明显区别, EMR的操作方式是通过切除部分黏膜, 且深度可以达到黏膜下组织来达到去除病灶的效果。ESD是在EMR基础上发展来的内镜下微创治疗技术。这两种方法各具优势, 前者创伤更小, 适合小范围病变组织的切除, 后者创伤更大但对病变组织的切除更佳彻底, 故适合较大体积肿物的切除。EMR在治疗时有手术操作相对简单, 患者创面更小、痛苦更少等特点, 但它也因切除的局限性而无法对整个肿瘤组织进行完全切除, 易复发的同时会给患者带来再次手术的痛苦[5]。ESD不仅延承了内镜手术创伤小的优点, 也能得到完整的病理组织, 有利于对病变程度的分析及之后的治疗, 且对于更大、侵袭性更强、形态不规则、合并有溃疡或瘢痕的病灶, ESD能做到在固有肌层进行完整的剥离, 不留有残余组织[6]。
ESD组去除病灶平均大小大于EMR组, 差异具有统计学意义(P<0.05)。考虑两种方式的适应证及禁忌证对患者的明确要求, EMR的适应证包括:①获取病变组织标本, 得到明確的病理诊断;②消化道扁平息肉、早癌以及来源于黏膜肌层、黏膜下层肿瘤的切除;③无淋巴转移、浸润程度较浅、可完全完整取出的消化道病变。其他病灶侵犯程度高、由淋巴结转移、病灶位置不佳、大小及数量等各个方面综合来考虑, 操作性更强的患者应选取ESD[7]。
在手术过程中预防出血及穿孔也是应该注意的方面, 在进行此次试验时, 对实施手术的医生都要有严格要求, 保证手术质量, 以减少并发症的发生, 本次研究中, EMR组并发症发生率为15.70%, ESD组并发症发生率为16.26%, 比较差异无统计学意义(P>0.05)。两组患者住院时间、术后12个月复发率比较, 差异无统计学意义(P>0.05)。
综上所述, EMR与ESD均有安全、有效、微创等特点, 但在实际基层医院进行应用时, 先对患者病情进行完善评估、对医院硬件设施进行评估后再选择合适的手术方式。
参考文献
[1] 庾艳军, 卢杰夫, 吴义倩. 内镜黏膜下剥离术治疗消化道肿瘤的临床研究现状. 微创医学, 2015, 10(3):350-353.
[2] 陈虹彬, 倪阵, 吕勇, 等. 内镜黏膜下剥离术治疗上消化道黏膜下病变的价值及并发症危险因素. 世界华人消化杂志, 2015, 23(19):3141-3146.
[3] 周平红, 蔡明琰, 姚礼庆. 消化道黏膜病变内镜黏膜下剥离术的专家共识意见. 诊断学理论与实践, 2012, 11(5):531-535.
[4] 白顺滟, 肖思洁, 吴俊超, 等. 内镜黏膜下剥离术和内镜黏膜切除术治疗早期胃癌的临床对比分析. 中国内镜杂志, 2014, 20(8):873-877.
[5] 沈妍华, 姜海行, 覃山羽, 等. 内镜下黏膜切除术在治疗上消化道黏膜病变中的应用. 微创医学, 2013, 8(2):131-133.
[6] 刘岚, 王云霞, 郭建强. 内镜黏膜下剥离术和内镜下黏膜切除术治疗早期胃癌的Meta分析. 中国老年病学杂志, 2015, 4(35):1804-1808.
[7] 覃山羽, 姜海行, 陶霖, 等. 内镜黏膜下剥离术诊治消化道病变的临床研究. 微创医学, 2014, 9(1):18-21.
[收稿日期:2019-08-08]
- 健美操运动对于高校大学生体质健康的影响
- 浅析基层纪检监察机关开展扶贫领域监督执纪问责工作方法
- 多视域的南蛮国地望考
- 法哲学视角下茶陵县工农兵政权的创建
- 农民工市民化程度提升的测度与阐释
- 农村土地流转与农民财产性收入问题研究
- 全国碳排放权交易市场启动前的现状及建议
- 企业设备管理的历史变化及其理念特点
- 基于DEA的江西省采矿业生态效率评价研究
- 赣江流域城镇生活污水处理定价和政府规制研究
- 长江经济带工业绿色发展评价与对策
- 语音意识与英语词汇拼写相关性研究
- 浅析英文演说词的翻译
- 浅谈企业文化与思想政治工作融合的途径
- 浅谈以团学活动为视角的大学生传统文化礼仪素养培育路径
- 医学生生命责任意识缺失现状及培养对策
- 启迪与塑造:诺奖得主屠呦呦的创新人格与大学生创新品格的培养
- 史前东亚人种演化历程浅论
- 欠发达地区失地农民教育培训的供给
- 村干部带动村民共同致富的条件分析
- 让“沉睡”的资产“活”起来
- 在沪赣籍名医专家和省内中医名家 联手走进鄱阳开展健康扶贫义诊
- 今年中央和地方财政专项扶贫资金规模超过1400亿元
- 2017年新农合人均补助标准提高30元
- 脱贫攻坚大数据:5年脱贫6000多万人 收入明显提升
- nonabsentation
- nonabsentations
- nonabsolute
- non-absolute
- nonabsolutely
- nonabsoluteness
- nonabsolutenesses
- nonabsolutes
- nonabsolution
- nonabsolutions
- nonabsorbabilities
- nonabsorbability
- nonabsorbable
- nonabsorbencies
- nonabsorbency
- nonabsorbent
- nonabsorbents
- nonabsorbing
- nonabsorption
- nonabsorptions
- nonabsorptive
- nonabstainer
- nonabstainers
- nonabstaining
- nonabstention
- 婉婉
- 婉媚
- 婉媚的姿态
- 婉嫕
- 婉容
- 婉弱
- 婉恋
- 婉悦
- 婉愉
- 婉慧
- 婉折
- 婉拒
- 婉指人已死
- 婉指人瘦
- 婉指夫妻性交之事
- 婉晚
- 婉曲
- 婉曲格
- 婉曼
- 婉柔
- 婉淑
- 婉然
- 婉秀
- 婉称人胖
- 婉称受到招待