李桂钦


【摘要】 目的:研究瘢痕子宫再次妊娠产妇经阴道分娩的可行性,为瘢痕子宫再次妊娠产妇选择分娩方式和降低剖宫产率提供参考。方法:回顾性分析2018年10月-2019年9月笔者所在医院收治的282例瘢痕子宫再次妊娠产妇资料,经剖宫产进行分娩的208例作为对照组,经阴道进行分娩的74例作为观察组,比较两组新生儿Apgar评分、住院时间、产后出血量和并发症情况。结果:两组新生儿Apgar评分、并发症发生率比较,差异均无统计学意义(P>0.05);对照组产后出血量为(284.46±44.25)ml,多于观察组的(242.87±21.78)ml,差异有统计学意义(P<0.05);对照组住院时间为(6.14±0.22)d,长于观察组的(3.72±0.19)d,差异有统计学意义(P<0.05)。结论:在严格掌握适应证及试产过程中进行有效监护的条件下,瘢痕子宫再次妊娠产妇行阴道分娩是安全可行的,可显著缩短住院时间,减少产后出血量。
【关键词】 瘢痕子宫 再次妊娠 经阴道分娩 可行性
doi:10.14033/j.cnki.cfmr.2020.19.059 文献标识码 B 文章编号 1674-6805(2020)19-0-02
Feasibility of Transvaginal Delivery in the Second Pregnancy of Cicatricial Uterus/LI Guiqin. //Chinese and Foreign Medical Research, 2020, 18(19): -146
[Abstract] Objective: To study the feasibility of transvaginal delivery in the second pregnancy of cicatricial uterus, so as to provide reference for the pregnant women with cicatricial uterus to choose delivery mode and reduce the rate of cesarean section. Method: From October 2018 to September 2019, the data of 282 cases of cicatricial uterus in our hospital were retrospective analysis. And 208 cases delivered by cesarean section as the control group, and 74 cases delivered by vagina as the observation group. The Apgar scores, length of hospitalization, amount of postpartum hemorrhage and complications were compared between the two groups. Result: The Apgar scores and incidence of complications of the two groups were compared, and the differences were not statistically significant (P>0.05). The amount of postpartum hemorrhage in the control group was (284.46±44.25) ml, which was more than (242.87±21.78) ml of the observation group, and the difference was statistically significant (P<0.05). The length of hospitalization in the control group was (6.14±0.22) days, which was longer than (3.72±0.19) days of the observation group, and the difference was statistically significant (P<0.05). Conclusion: Under the condition of strictly mastering the indications and effective monitoring during the trial delivery, transvaginal delivery for women with cicatricial uterus is safe and feasible, which can significantly shorten the length of hospitalization and reduce the amount of postpartum hemorrhage.
[Key words] Cicatricial uterus Second pregnancy Transvaginal delivery Feasibility
First-authors address: Fuzhou Changle District Hospital, Fuzhou 350200, China
瘢痕子宮在临床中较为常见,多发生于既往有剖宫产史或子宫手术史女性。近年来,随着医疗技术的发展,剖宫产的安全性逐渐得到提升,因此越来越多的产妇选择剖宫产,导致剖宫产率不断升高,从而使瘢痕子宫发生率也逐年升高。瘢痕子宫产妇再次妊娠可能存在子宫破裂的风险,严重影响产妇和胎儿的生命安全[1]。瘢痕子宫再次妊娠产妇选择二次剖宫产存在一系列近远期并发症,因此,选择科学的分娩方式十分重要[2]。本次研究对瘢痕子宫再次妊娠产妇经阴道分娩的可行性进行探讨,具体报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2018年10月-2019年9月笔者所在医院收治的282例瘢痕子宫再次妊娠产妇资料。纳入标准:仅有1次子宫下段横切口剖宫产手术史。排除标准:(1)重度子痫前期,需胰岛素治疗的妊娠期糖尿病,肝内胆汁淤积综合征等;(2)产前出血或感染;(3)胎儿异常,如胎位异常、胎儿宫内窘迫、巨大儿;(4)距上次剖宫产手术时间<2年。经剖宫产进行分娩的208例作为对照组,经阴道进行分娩的74例作为观察组。对照组年龄22~41岁,平均(32.42±3.18)岁;孕周36~41周,平均(38.45±1.78)周;本次妊娠距上次剖宫产手术时间2~16年,平均(9.13±1.19)年。观察组年龄21~38岁,平均(31.75±3.46)岁;孕周36~41周,平均(37.58±1.57)周;本次妊娠距上次剖宫产手术时间2~14年,平均(9.41±1.21)年。两组一般资料对比,差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
所有产妇均于产前接受影像学和血尿等常规检查,确认各项临床指标正常。对照组经剖宫产进行分娩,辅助产妇采取仰卧位,麻醉后严格按照剖宫产的手术流程进行剖宫产手术。
观察组经阴道进行分娩,产妇进入产房后,对其各项临床指标进行实时监测。可于第一产程行人工破膜,第二产程行阴道助产或会阴侧切。严格把握产程进度,一旦发现产妇出现异常,应立即处理。若产程进展缓慢或出现胎儿宫内窘迫、头位异常等情况,应立即转为剖宫产[3]。待胎儿娩出后,静脉滴注缩宫素以减少产后出血量。
1.3 观察指标及评价标准
比较两组新生儿Apgar评分、住院时间、产后2 h出血量和并发症情况。新生儿Apgar评分,总分10分,0~3分為重度窒息,4~7分为轻度窒息,8~10分为正常。
1.4 统计学处理
数据通过SPSS 19.0软件进行处理,计量资料以(x±s)表示,采用t检验,计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组出血量和住院时间对比
对照组产后2 h出血量为(284.46±44.25)ml,多于观察组的(242.87±21.78)ml,差异有统计学意义(P<0.05);对照组住院时间为(6.14±0.22)d,长于观察组的(3.72±0.19)d,差异有统计学意义(P<0.05),见表1。
2.2 两组新生儿Apgar评分对比
观察组1、5和10 min新生儿Apgar评分均略高于对照组,差异均无统计学意义(P>0.05),见表2。
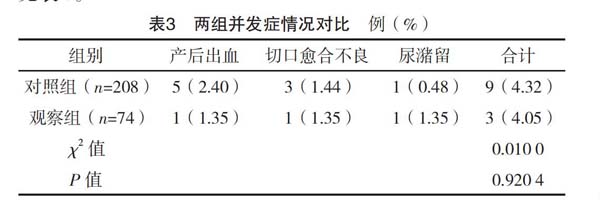
2.3 两组并发症情况对比
两组并发症发生率比较,差异无统计学意义(P>0.05),见表3。
3 讨论
瘢痕子宫在临床中较为常见,剖宫产手术、子宫穿孔修复术和子宫肌瘤剔除术等均可引起瘢痕子宫[4]。瘢痕子宫再次妊娠具有较高的子宫破裂风险,严重影响产妇和胎儿的生命安全[5-7]。为改善母婴结局,多数瘢痕子宫再次妊娠产妇均会选择剖宫产进行分娩,但可导致一系列近远期并发症,增加产妇痛苦,不利于机体恢复。与剖宫产相比,瘢痕子宫再次妊娠产妇经阴道分娩可显著降低生产成本,减少手术损伤,进而缩短恢复时间,提高产妇的生活质量[8]。因此,为瘢痕子宫再次妊娠产妇选择科学的分娩方式十分重要[9]。
根据有关研究资料显示,对于剖宫产术后再次妊娠产妇,只要符合阴道试产标准均可经阴道进行试产,安全性及可行性均较高[10-11]。阴道试产标准:(1)无绝对剖宫产指征;(2)孕妇及家属有阴道分娩意愿;(3)医疗机构有抢救相关并发症的条件;(4)仅有1次子宫下段横切口剖宫产史,且前期剖宫产手术顺利,切口无延裂,如期恢复;无晚期产后出血、感染等情况;除剖宫产手术切口外,子宫无其他手术切口;距上次剖宫产手术时间≥2年;(5)骨盆内外测量正常;(6)胎儿宫内正常[12-13]。
本研究中,对照组均经剖宫产进行分娩,观察组均经阴道进行分娩,结果显示,对照组产后2 h出血量为(284.46±44.25)ml,
多于观察组的(242.87±21.78)ml,差异有统计学意义(P<0.05);对照组住院时间为(6.14±0.22)d,长于观察组的(3.72±0.19)d,差异有统计学意义(P<0.05)。两组新生儿Apgar评分、产后并发症发生率比较,差异均无统计学意义(P>0.05)。
综上所述,剖宫产术后再次妊娠产妇经阴道分娩可显著缩短住院时间,减少产后出血量,具有一定的可行性,值得临床应用和推广。但是,在剖宫产术后再次妊娠产妇行阴道试产过程中应密切关注产妇各项生命体征,实施监测胎儿情况,若阴道试产失败,需及时转剖宫产。
参考文献
[1]黄秀萍,李伟容,黄月婷.剖宫产后瘢痕子宫再次妊娠经阴道分娩对母婴结局的影响[J].承德医学院学报,2018,35(6):480-482.
[2]张媛媛,辛辉.瘢痕子宫再次妊娠的高龄产妇经阴道分娩的安全性和可行性分析[J].安徽医药,2019,23(3):530-533.
[3]刘蓓,蔡锋成,朱立波.瘢痕子宫再次妊娠经阴道分娩的可行性及安全性分析[J].全科医学临床与教育,2018,16(6):641-643.
[4]王灿辉,罗丽琼.瘢痕子宫再次妊娠早产经阴道分娩的可行性及母婴结局影响分析[J].世界最新医学信息文摘,2018,18(61):13-14.
[5]莫益萍.瘢痕子宫再次妊娠经阴道分娩的可行性和安全性分析[J].现代诊断与治疗,2018,29(13):2032-2034.
[6]廖菁华.瘢痕子宫再次妊娠经阴道分娩的可行性及安全性临床分析[J/OL].临床医药文献电子杂志,2018,5(38):92,94.
[7]陈红锦.瘢痕子宫再次妊娠经阴道分娩的可行性和安全性[J].中国继续医学教育,2018,10(8):66-68.
[8]李德娟.剖宫产术后瘢痕子宫足月妊娠经阴道分娩的可行性分析[J].中国实用医药,2018,13(1):18-20.
[9]郑丽萍,苏畅,蓝允莲.剖宫产后瘢痕子宫再次妊娠选择经阴道分娩的可行性研究[J].浙江创伤外科,2018,23(1):133-134.
[10]李雄英,童巧李,应静霞,等.瘢痕子宫再次妊娠经阴道分娩的可行性分析[J].中国妇幼保健,2017,32(24):6116-6118.
[11]陈进萍.剖宫产术后产妇瘢痕子宫再次妊娠后经阴道分娩的临床可行性分析[J].深圳中西医结合杂志,2017,27(18):164-166.
[12]陈红.瘢痕子宫阴道分娩可行性与安全性临床探讨[J].中外医学研究,2017,15(3):149-150.
[13]谷红梅.剖宫产术后瘢痕子宫再次妊娠阴道试产的可行性分析[J].中国医学创新,2014,11(7):125-127.
(收稿日期:2020-02-24) (本文编辑:李盈)
- 过程写作法在小学英语教学中的应用
- 小学英语课板书设计研究
- 小学数学传统文化例谈
- 当数学遇见生活
- 小学生1-2阶计算思维培养的实践研究
- 互助探讨,合作交流
- 引导学生数学深度学习的教学策略
- 问题有度,生成有道
- 激情先行 慢中求快
- 厘清《比的意义》教学的“源”与“流”
- 智慧课堂环境下家国情怀素养培育的教学策略
- 农村高中德育管理与学生职业生涯规划
- 高校中年女职工职业发展制约因素探究
- 浅谈电子白板在小学英语教学应用中的体会
- “云”上实践 让我们窥见未来
- 浅谈幼儿园跳绳活动的指导策略
- 幼儿园科学教育游戏化的实施策略研究
- 健康核心经验指导下幼儿对器械的不同操控能力
- 幼儿语言表达能力的培养刍探
- 描绘蓝图 童真童趣
- 寓教于乐
- 小学科学教学中诚信教育渗透策略
- 浅谈农村小学生英语学习兴趣激发策略
- 基于批判性思维任务下的小学英语会话教学
- 如何提升小学高年级数学作业设计的有效性
- nonfeeblest
- nonfeebly
- nonfeeling
- nonfeelingly
- nonfeminist
- nonfeminists
- nonfermentabilities
- nonfermentability
- nonfermentable
- non-fermentable
- nonfermented
- nonfermenting
- nonferocious
- nonferociously
- nonferociousness
- nonferociousnesses
- nonferocities
- nonferocity
- non-ferrous
- nonfertile
- nonfertilities
- nonfertility
- nonfervent
- nonfervently
- nonferventness
- 可骇可愕
- 台
- 台
 合辉
合辉 - 台上
- 台上一分钟,台下三年功
- 台上一分钟,台下十年功
- 台上三分钟,台下三年功
- 台上三分钟,台下十年功
- 台上做戏是假,台下为人要真
- 台上唱戏,台下打鼾(hān)
- 台上握手,台下踢脚
- 台上走一走,便知有没有
- 台下
- 台与阁的并称
- 台严
- 台乌
- 台从
- 台任
- 台位
- 台候
- 台儿
- 台儿庄战役
- 台允
- 台兄
- 台光