李刚 王渝琦 范玉兰

[摘要] 目的 研究妊娠晚期新发甲状腺功能减退患者应用左甲状腺素钠片治疗的效果及对新生儿出生质量的影响。方法 方便选取2016年1月—2018年1月来该院诊治的妊娠晚期新发甲状腺功能减退患者500例作为研究对象,按照随机数字表达法分为研究组(n=250)和对照组(n=250),研究组应用左甲状腺素钠片治疗妊娠晚期新发甲状腺功能减退患者,对照组不接受左甲状腺素钠片治疗,对比两组患者的治疗效果,包括治疗前后甲状腺功能以及母婴情况。结果 研究组患者治疗后TSH水平较之治疗前和对照组显著降低(P<0.05);不良妊娠发生率,研究组为15.2%,对照组为94.4%,研究组显著低于对照组(χ2=4.870,P<0.05);围产儿并发症发生率,研究组为15.2%,对照组为97.2%,研究组显著低于对照组(χ2=5.010,P<0.05)。结论 左甲状腺素钠片对妊娠晚期新发甲状腺功能减退患者的治疗效果好,能够提高患者甲状腺功能,安全性高,改善不良妊娠,新生儿出生质量高,值得进一步应用和推广。
[关键词] 妊娠晚期;新发甲状腺功能减退;左甲状腺素钠片;新生儿出生质量;治疗效果
[Abstract] Objective To study the effect of levothyroxine sodium tablets on neonatal hypothyroidism in late pregnancy and its effect on newborn birth quality. Methods A total of 500 patients with newly diagnosed hypothyroidism in late pregnancy who came to the hospital from January 2016 to January 2018 were conveniently selected as the research subjects. They were divided into a study group (n=250) and a control group (n=250). The study group used levothyroxine sodium tablets to treat patients with newly diagnosed hypothyroidism in late pregnancy. The control group did not receive levothyroxine sodium tablets. The treatment effects of the two groups were compared, including the thyroid function before and after treatment, and the situation of the mother and child. Results The levels of TSH in the study group after treatment were significantly lower than those before treatment and in the control group (P<0.05). The incidence of adverse pregnancy was 15.2% in the study group and 94.4% in the control group. The study group was significantly lower than the control group (χ2=4.870, P<0.05); The incidence of perinatal complications was 15.2% in the study group and 97.2% in the control group. The study group was significantly lower than the control group(χ2=5.010, P<0.05). Conclusion Levothyroxine sodium tablets are effective in the treatment of patients with newly-onset hypothyroidism in the third trimester of pregnancy, which can improve patients' thyroid function, have high safety, improve adverse pregnancy, and have high birth quality for newborns, which deserves further application and promotion.
[Key words] Late pregnancy; New hypothyroidism; Levothyroxine sodium tablets; Neonatal birth quality; Treatment effect
妊娠晚期新發甲状腺功能减退是指妊娠早期筛查甲状腺功能正常,妊娠晚期筛查发现甲状腺功能减退,发病率极高,如果妊娠晚期者不能得到及时治疗,就易增加患者妊娠期间发生不良事件的几率,从而使母婴的生命健康情况得到严重威胁[1-3]。
以往认为妊娠期甲状腺功能减退并不常见,但近年来妊娠甲减趋于常见,其中妊娠晚期更易被忽视,甲状腺功能减退症状无特异性而且不典型,如产生体重增加、便秘、浮肿等现象[4]。以上几种症状一般为孕期正常生理现象,所以甲减常被掩盖。甲减严重危害心血管系统、生殖系统,在妊娠期间易产生高血压、糖尿病、早产、流产、死胎,也会对胎儿神经系统发育造成影响[5]。对妊娠期甲减进行筛查具有重要意义,特别是妊娠晚期甲状腺功能筛查,要检测妊娠期女性血清TSH、FT3、FT4水平[6]。临床医师会根据患者临床表现、甲状腺功能、血清TSH、FT3、FT4水平等检查进行诊断,进一步得出治疗方案。
该文对2016年1月—2018年1月来该院诊治的妊娠晚期新发甲状腺功能减退患者500例,应用左甲状腺素钠片进行早期干预,研究此种治疗对母婴的影响,现报道如下。
1? 资料与方法
1.1? 一般资料
方便选取来该院诊治的妊娠晚期新发甲状腺功能减退患者500例作为研究对象,按照随机数字表达法分为研究组(n=250)和对照组(n=250),对照组患者年龄24~45岁,平均年龄(35.3±1.2)岁,研究组患者年龄27~50岁,平均年龄(37.4±1.5)岁,患者均知情同意该研究,一般资料差异无统计学意义(P>0.05),具有可比性,同时经过医院伦理委员会批准。
1.2? 方法
根据患者自身TSH水平,给予研究组患者相应剂量左甲状腺素纳片(Merck KGaA,国药准字H20140052),如果患者血清TSH水平范围在2.5~5.0 mIU/L,于早晨空腹口服50 μg/d左甲状腺素纳片;如果患者血清TSH水平范围在5.0~8.0 mIU/L, 于早晨空腹口服75 μg/d左甲状腺素纳片;如果患者血清水平>8.0 mIU/L,给予患者100 μg/d,分2次服用,早晚各服50 μg/d,每月进行1次复查,根据患者血清中甲状腺相关激素水平对给药量进行适量调整,直至患者妊娠终止结束治疗。
1.3? 观察指标
记录两组患者具体情况,包括对患者甲状腺水平进行检测、妊娠结果、围产儿出现的并发症。对患者甲状腺水平进行检测,与治疗前和治疗周后,对患者取其静脉血4 mL,应用固相化学发光酶免疫分析法检测患者体内TSH、FT3和FT4水平变化。
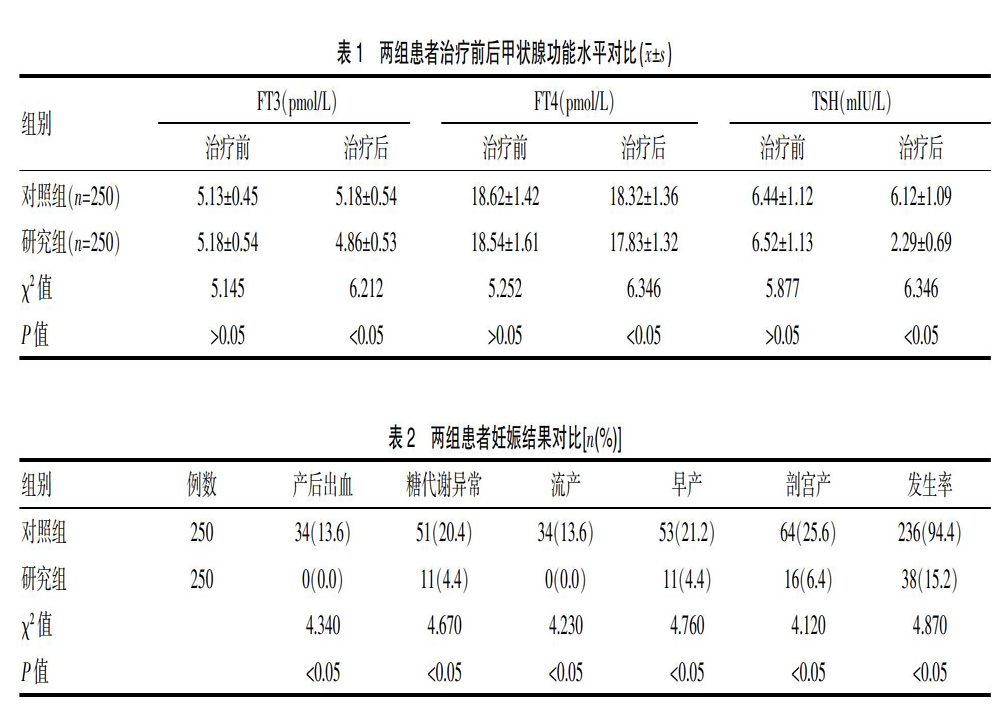
妊娠期参考值:选用本地区参考值,具体如下:①临床甲状腺功能减低为血清TSH>6.83 mIU/L,FT4<8.51 pmol/L。另外当TSH≥10 mIU/L时,无论FT4是否改变,均可诊断临床甲状腺功能减低;②亚临床甲状腺功能减低为8.51 pmol/L 对患者妊娠结果进行观察及记录,包括患者妊娠期出现的产后出血、流产、早产、剖宫产以及糖代谢异常等情况。 对围产儿出现的并发症进行观察和记录,包括死胎、新生儿窒息、胎儿宫内窘迫、低体重儿和巨大儿等情况。 1.4? 统计方法 采用SPSS 18.0统计学软件对数据进行分析,计量资料用(x±s)表示,进行t检验,计数资料采用[n(%)]表示,进行χ2检验, P<0.05 为差异有统计学意义。 2? 结果 将两组患者治疗前以及治疗周后的情况进行对比,研究组患者治疗后TSH水平较之治疗前和对照组显著降低(P<0.05),见表1。 将两组患者的妊娠结果对比,不良妊娠发生率,研究组为15.2%,对照组为94.4%,研究组显著低于对照组(P<0.05),见表2。 将两组患者的妊娠结局对比,围产儿不良妊娠结局方面研究组为15.2%,对照组为97.2%,研究组显著低于对照组(P<0.05),见表3。 3? 讨论 妊娠晚期新发甲状腺功能减退是妊娠期较为常见的内分泌疾病,通常会导致不良妊娠结局,比如糖代谢异常、早产、流产等,围产儿也易发生并发症,如新生儿窒息、胎儿宫内窘迫、低体重儿、巨大儿、死胎等。 该研究采用固相化学发光酶免疫法分析法检测血清TSH、FT3、FT4水平[7]。检测试剂盒来自美国Roche公司,试剂提供的非妊娠期标准值范围:TSH 0.27~4.20 mIU/L,FT 33.10~6.80 pmol/L,FT4 12~22 pmol/L,TPOAb 0~35 kIU/L,TgAb0~115 kIU/L[8]。各指标批内及批间的变异系数均<10%,操作在该院检验科进行。 据研究,该地区妊娠晚期甲状腺功能减低的诊断标准,具体如下:①临床甲状腺功能减低为血清TSH>6.83 mIU/L,FT4<8.51 pmol/L。另外当TSH≥10 mIU/L时,无论FT4是否改变,均可诊断临床甲状腺功能减低;②亚临床甲状腺功能减低为8.51 pmol/L 我国相关指南建议,妊娠8周前要进行甲状腺疾病筛查,孕前筛查为最佳[9]。但在早孕期进行甲状腺功能初筛,甲状腺功能正常者,在晚孕期也可发生甲状腺功能减退,因此要在晚孕期进行甲状腺功能二次筛查。据研究,该地区妊娠晚期甲状腺功能减低的诊断标准,具体如下:①临床甲状腺功能减低为血清TSH>6.83 mIU/L,FT4<8.51 pmol/L。另外当TSH≥10 mIU/L时,无论FT4是否改变,均可诊断临床甲状腺功能减低;②亚临床甲状腺功能减低为8.51 pmol/L 妊娠期甲状腺功能减退主要有3种情况,包括临床甲状腺功能减退、亚临床甲状腺功能减退和低T4血症,其中将低T4血癥和亚临床甲状腺功能减退归为轻度甲减类,妊娠期甲状腺功能减退则归为重度甲减类[10]。血清中TSH和FT4水平为评估妊娠期甲状腺功能减退的重要指标,其中血清TSH于妊娠早期下降,中晚期则逐步上升;血清FT4水平则相反,于妊娠早期上升,中晚期下降[11]。妊娠期甲状腺功能减退最严重的危害是损害胎儿大脑正常发育,这已被世界范围内认可[12]。甲状腺激素对胎儿脑部发育有及其重要的作用,主要来自母体以及胎儿自身[13]。胎儿自身甲状腺激素要在孕12周后才会分泌,孕18~20周甲状腺功能才能基本成熟,所以18周前母体要为胎儿提供发育所需的甲状腺激素,18周后母体也要为胎儿提供甲状腺激素的补充[14]。甲状腺激素尤为重要,研究妊娠晚期新发甲状腺功能减退患者应用左甲状腺素钠片治疗的效果及对新生儿出生质量的影响更为重中之重。
左甲状腺素钠片属于甲状腺激素类,适应症包括甲状腺抑制试验、甲状腺癌术后的抑制治疗、甲状腺功能减退的代替治疗、治疗非毒性甲状腺肿、切除甲状腺肿后对甲状腺肿复发进行预防、輔助抗甲状腺药物治疗甲状腺功能亢进症等[15]。该文采用左甲状腺素钠片对妊娠期新发甲状腺功能减退患者进行治疗,对两组患者治疗前后甲状腺功能水平进行对比,治疗后患者的FT3、FT4、TSH水平较之治疗前都更趋于正常水平,研究组显著优于对照组(P<0.05);研究组患者产后出血、糖代谢异常、流产、早产、剖宫产发生率分别为0.00%、4.40%、0.00%、4.40%、6.40%显著低于对照组的13.60%、20.40%、13.60%、21.20%、25.60%(P<0.05);研究组围产儿死胎、新生儿窒息、胎儿宫内窘迫、低体重儿、巨大儿发生率分别为0.00%、0.00%、6.40%、4.40%、4.40%显著低于对照组的13.60%、16.40%、25.60%、20.40%、21.20%(P<0.05)。有研究显示,左甲状腺素钠治疗妊娠合并甲状腺功能减退症能明显降低其剖宫产率(6.19%比26.80%)[16]。黄珂珂等[17]研究发现左甲状腺素能明显改善妊娠早期合并甲状腺功能减退症的不良妊娠发生率(3.23%比20.97%)。该研究发现的左甲状腺素钠治疗后剖宫产率与不良妊娠发生率,与其它研究相似,但治疗对象为妊娠晚期新发甲状腺功能减退。
综上所述,左甲状腺素钠片对妊娠晚期新发甲状腺功能减退患者的治疗效果好,能够提高患者甲状腺功能,安全性高,改善不良妊娠,新生儿出生质量高,值得进一步应用和推广。
[参考文献]
[1]? Tuhan H,Abaci A,Cicek G,et al.Levothyroxine replacement in primary congenital hypothyroidism: the higher the initial dose the higher the rate of overtreatment [J].Journal of Pediatric Endocrinology & Metabolism, 2016,29(2):133-138.
[2]? HeidariZ,Feizi A, HashemipourM,et al.Growth development in children with congenital hypothyroidism:the effect of screening and treatment variables-a comprehensive longitudinal study[J].Endocrine,2016, 54(2):1-12.
[3]? 史春静,周宏博,胡艳茹,等.左旋甲状腺素钠对老年甲状腺功能减退患者炎性因子、心肌酶谱及甲状腺功能的影响[J].中国老年学杂志,2016, 36(23):5866-5868.
[4]? 王婉萍,陈光盛.左旋甲状腺激素对妊娠伴亚临床甲状腺功能减退症患者妊娠结局、新生儿及甲状腺功能的影响[J].中国地方病防治杂志, 2016,31(4):418-420.
[5]? 高霞,刘敏,杨宁,等.左甲状腺素钠替代治疗改善甲状腺机能减退症患者左心室心肌弥漫性病变的研究[J].中国循环杂志,2016,31(4):349-353.
[6]? 葛晓平,潘方瑛,金小璐.左甲状腺素钠治疗对慢性充血性心力衰竭患者甲状腺激素水平的影响研究[J].中国地方病防治杂志,2016,31(4):454-455.
[7]? 钱海聪,郑飞云.妊娠期甲状腺功能减退对母体血糖水平及妊娠结局的影响[J].中国地方病防治杂志,2016,31(9):1020.
[8]? 张思辰,王少为,赵晓东,等.妊娠期单纯甲状腺过氧化物酶抗体阳性妇女的妊娠结局及干预措施对妊娠结局影响的荟萃分析[J].中华妇产科杂志,2016, 51(4):250-257.
[9]? 吴跃跃,陈琳,黄新梅,等.妊娠期亚临床甲状腺功能减退的临床分析及甲状腺激素替代治疗的效果观察[J].中华内分泌代谢杂志,2017,33(3):198-202.
[10]? 王巧敏,刘怀昌,李蕊,等.甲状腺功能减退对妊娠期糖尿病孕妇糖代谢及胰岛素敏感性的影响[J].广东医学,2016, 37(2):245-246.
[11]? 刘会玲,钟菁芸,孙小淳,等.不同标准诊断的亚临床甲状腺功能减退症及甲状腺过氧化物酶抗体阳性对妊娠的影响[J].中国地方病防治杂志, 2017,32(3):289-290.
[12]? 王敬花,马燕燕,陈晓惠.甲巯咪唑治疗妊娠合并甲状腺功能亢进孕妇时对新生儿甲状腺功能影响[J].中国地方病防治杂志,2016(4):479-480.
[13]? 冯颖,薛淑媛,梁宁.维吾尔族孕妇亚临床甲状腺功能减退症的影响因素及其防治对策[J].现代妇产科进展,2017,26(1):40-43.
[14]? 张文娟,苑晓超,李志红,等.产妇不同甲状腺过氧化物酶抗体水平对新生儿甲状腺功能的影响研究[J].中国全科医学,2017,24(36):4506-4510.
[15]? 安向荣,安稳.妊娠早期妇女碘营养及甲状腺自身抗体与甲状腺功能减退症的相关性研究[J].中国地方病防治杂志,2017,32(5):530-531.
[16]? 孙亚玲,辛春,郭明,等.早期综合干预联合左甲状腺素钠治疗妊娠合并甲状腺 功能减退症的临床研究[J].安 徽 医 药,2019,23(1):14-18.
[17]? 黄珂珂,沈晓亚.小剂量左甲状腺素对早期妊娠合并亚临床甲状腺 功能减退症患者的疗效及安全性分析[J].中国计划生育和妇产科,2019,11(3):57-59.
(收稿日期:2020-02-19)
- 公共选择下的财政政策有效性研究
- 银行业金融机构免税销售额认定及其进项转出探讨
- 探究金融脱媒对商业银行稳健性影响
- 管理会计在公益性国有企业中的应用研究
- 探讨工程质量检测企业财务管理的主要问题和措施
- 基于财务报告准则偏好与税法遵从关系的相关性研究
- 大数据背景下企业财务管理转型研究
- 如何保障内部审计对医药制造企业财务风险的预防管控作用
- 高职院校内审部门职能定位转变探讨
- 分析医院审计风险及防范对策
- 新政府会计制度科研院所规范财务核算的思考
- “放管服”改革背景下高校科研经费财务管理研究
- 浅谈加强医院内部会计控制的对策研究
- 企业集团化财务管理体系构建的若干思考
- 房地产企业成本内部控制及风险管理
- 会计学专业税法实践课程的整合与融合研究
- 如何以提高企业绩效为目标加强财务管理新探
- 政府会计制度下事业单位财务信息化管理探讨
- 医院会计治理功能研究与展望框架
- 企业内部控制存在的问题及应对方法分析
- 医院财务电算化内部控制的若干问题思考
- 刍议新形势下如何加强与完善医院财务管理
- 加快完善医院内部会计控制制度运用
- 对企业财务管理业务领域的审计研究
- 我国会计教育研究的现状与对策
- not be suited
- not be talking/speaking
- not be the case
- not be there
- not be the right size
- not be the world's best/greatest
- not be to blame
- not be to your taste/liking
- not be up to scratch/not come up to scratch
- not be very keen on sth/not be very fond of sth
- not be what you seem
- not be worth anything
- not bother
- not brave
- not-breathe-a-word
- not breathe a word/not tell a soul
- not broken
- not busy
- not care
- not certain
- notch
- not change
- notched
- notcher
- notches
- 蹧踏
- 蹧蹋揃坏
- 蹩
- 蹩扭
- 蹩气窝气
- 蹩着脚
- 蹩脚
- 蹩脚木匠的活路——东一锯(句),西一锯(句)
- 蹩脚货
- 蹩脚郎中——头痛医头,脚痛医脚
- 蹩蹩
- 蹩躠
- 蹪
- 蹬
- 蹬住底儿试探
- 蹬公堂
- 蹬哧
- 蹬士
- 蹬大轮
- 蹬小轮
- 蹬开
- 蹬开门子
- 蹬弹
- 蹬心拳
- 蹬打不开