周长顺 赵亚军 宁忠良
【摘要】 目的:探讨术前外周血中性粒细胞与淋巴细胞计数比值(NLR)和血小板与淋巴细胞计数比值(PLR)对Ⅳ型胃神经内分泌肿瘤(g-NENs)预后的评估价值。方法:分析141例确诊为Ⅳ型g-NENs患者的临床病理资料,单因素采用Log-rank检验、多因素采用COX回归模型,分析影响患者预后的风险因素。结果:141例患者术后1、3、5年累积生存率分别为82%、56%、40%。单因素分析显示肿瘤大小、脉管累及、淋巴结分期、TNM分期、术前NLR及PLR与Ⅳ型g-NENs患者的预后有关(P<0.05);多因素分析显示,术前NLR及PLR是影响Ⅳ型g-NENs患者预后的独立危险因素(P<0.05)。结论:术前外周血NLR、PLR是影响预后的独立危险因素,可用于评估Ⅳ型g-NENs患者的预后。
【关键词】 胃神经内分泌肿瘤 中性粒细胞与淋巴细胞计数比值 血小板与淋巴细胞计数比值 预后
doi:10.14033/j.cnki.cfmr.2020.19.069 文献标识码 B 文章编号 1674-6805(2020)19-0-05
Evaluation Value of Preoperative Peripheral Blood NLR and PLR on Prognosis of Type Ⅳ g-NENs/ZHOU Changshun, ZHAO Yajun, NING Zhongliang. //Chinese and Foreign Medical Research, 2020, 18(19): -172
[Abstract] Objective: To evaluate the evaluation value of preoperative peripheral blood neutrophil to lymphocyte count ratio (NLR) and platelet to lymphocyte count ratio (PLR) on prognosis of type Ⅳ gastric neuroendocrine tumors (g-NENs). Method: The clinical pathological data of 141 patients diagnosed with type Ⅳ g-NENs were analyzed. Univariate log-rank test and multivariate Cox regression model were used to analyze the risk factors that affect the prognosis of patients. Result: The cumulative survival rate of 141 patients after operation at 1, 3, and 5 years were 82%, 56%, and 40% respectively. Univariate analysis showed that tumor size, vascular involvement, lymph node stage, TNM stage, preoperative NLR and PLR were related to the prognosis of patients with type Ⅳ g-NENs (P<0.05). Multivariate analysis showed that preoperative NLR and PLR were independent risk factors for the prognosis of patients with type Ⅳ g-NENs (P<0.05). Conclusion: Preoperative peripheral blood NLR and PLR are independent risk factors for prognosis, which can be used to evaluate the prognosis of patients with type Ⅳ g-NENs.
[Key words] Gastric neuroendocrine tumors Neutrophil to lymphocyte count ratio Platelet to lymphocyte count ratio Prognosis
First-authors address: The Affiliated Provincial Hospital of Anhui Medical University, Hefei 230032, China
胃神經内分泌肿瘤(gastric neuroendocrine neoplasms,g-NENs)是一类起源于胃神经内分泌细胞(如肠嗜铬样细胞等)伴胃泌素升高或正常的少见肿瘤。近年来大量研究表明,临床用于评估炎症指标的外周血中性粒细胞与淋巴细胞计数比值(NLR)和血小板与淋巴细胞计数比值(PLR),能够评估食管癌、胆囊癌、肺癌及卵巢癌等其他恶性肿瘤的预后[1-3],进一步的研究还证实术前外周血NLR和PLR是评估胃癌、肝癌及直肠癌等恶性肿瘤患者预后的独立危险因素[4-7]。Ⅳ型g-NENs与胃腺癌具有类似性,但又不完全相同,目前术前炎症指标对Ⅳ型g-NENs患者预后评估的研究较少。本文主要研究术前外周血炎症指标对Ⅳ型g-NENs患者预后的评估价值,试图寻找一种简单易行的预后评估系统,现报道如下。
1 资料与方法
1.1 一般资料
选取2011年1月-2018年6月于安徽省立医院行D2胃癌根治术治疗且术后病理确诊为Ⅳ型g-NENs的141例患者,随访截止日期为2018年9月1日。其中男104例(73.8%),女37例(26.2%);年龄43~82岁,平均65.62岁。纳入标准:术后pTNM分期IB以上行规律化疗;所有患者临床病理及术后随访资料完整。排除标准:术前半年内有出血、感染、血液系统疾病及合并影响血常规结果的其他疾病;术前行化疗或使用过升白细胞、血小板药物;曾接受过生长抑素治疗等生物治疗;围手术期出现过严重并发症。
1.2 收集信息
通过术后病例资料初步筛选纳入病例,后调阅电子病历系统详细收集患者临床病例资料,包括:性别、年龄、肿瘤部位及大小、病理类型、浸润深度、脉管及神经累及情况、淋巴结分期、术后TNM分期、切除范围和术前外周血中性粒细胞、血小板及淋巴细胞计数等。
1.3 术后随访
通过预留电话结合病历系统查询的联系方式,以电话随访为主,辅以门诊随访及微信群等方式,首次随访为术后3个月,后每隔3个月随访1次,生存时间为手术日至死亡日或随访截止日。
1.4 统计学处理
采用SPSS 20.0软件进行统计学分析,利用ROC曲线确定NLR及PLR分组的cutoff值,根据相应值将患者分为高、低NLR和高、低PLR。分析NLR、PLR高低与临床病理资料之间的关系,计数资料以率(%)表示,采用字2检验,计量资料以(x±s)表示,采用t检验;使用Kaplan-Meier法计算术后患者的累积生存率;采用Log-rank检验进行单因素分析;采用多因素COX回归模型分析影响患者预后的独立风险因素,P<0.05表示差异有统计学意义。
2 结果
2.1 NLR、PLR分组情况及其与临床病理资料的关系
根据ROC曲线图,NLR的曲线下面积(AUC)为0.890,P<0.001,95%可信区间(CI):0.831,0.949,当约登指数(敏感度+特异度-1)取最大值0.720时,对应的cutoff值为2.51;PLR的AUC为0.796,P<0.001,95%CI:0.723,0.870,当约登指数取最大值0.489时,对应的cutoff值为135,见图1。根据cutoff值将NLR分为高NLR(≥2.51)和低NLR(<2.51),将PLR分为高PLR(≥135)和低PLR(<135)。分析高低NLR、PLR与临床病理特征之间的关系发现,高NLR患者与低NLR患者性别、淋巴结分期和TNM分期比较差异均有统计学意义(P<0.05)。高PLR患者与低PLR患者淋巴结分期和TNM分期比较差异均有统计学意义(P<0.05),见表1。
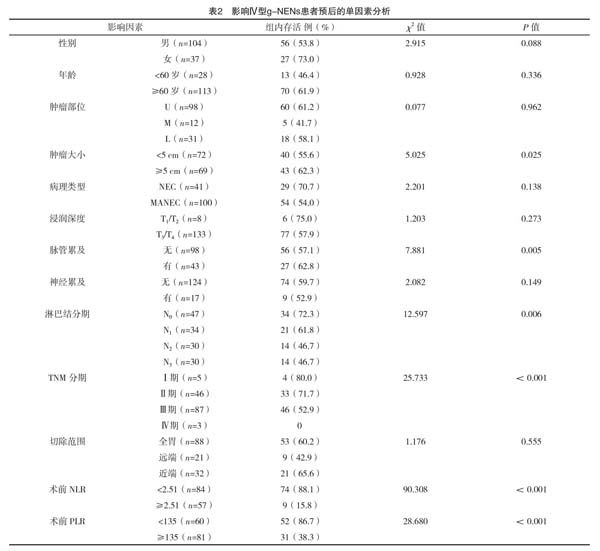
2.2 影响Ⅳ型g-NENs患者预后的单因素分析
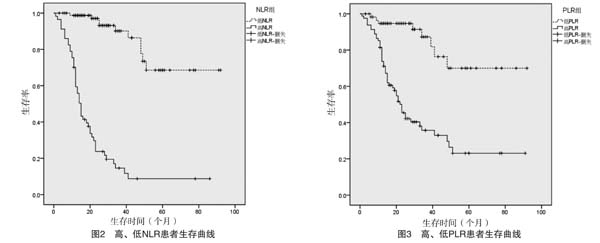
共纳入141例生存分析的患者,其中58例死于Ⅳ型g-NENs,83例至今存活,随访时间为3~92个月,使用Kaplan-Meier法计算其1、3、5年累积生存率分别为82%、56%、40%,中位生存时间为48个月。Log-rank单因素分析显示,肿瘤大小、脉管累及、淋巴结分期、TNM分期、术前NLR及PLR与Ⅳ型g-NENs的预后有关(P<0.05),见表2。高NLR患者与低NLR患者生存曲线比较差异有统计学意义(P<0.001);高PLR患者与低PLR患者生存曲线比较差异有统计学意义(P<0.001),见图2、图3。
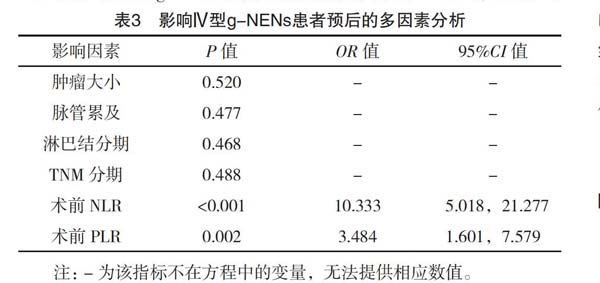
2.3 影响Ⅳ型g-NENs患者预后的多因素分析
将单因素分析有统计学意义的纳入多因素COX回归模型中,多因素分析其对Ⅳ型g-NENs患者预后的影响显示,术前NLR、PLR是影响Ⅳ型g-NENs预后的独立危险因素(P<0.05),见表3。
3 讨论
近年来因为胃镜的广泛应用和临床诊疗技术的进步,g-NENs发病率不断增加,据文献[8]报道日本5年内胃肠道神经内分泌肿瘤增加了约1.8倍,其中g-NENs约占26.1%,美国SEER数据库显示过去30年来g-NENs增加了近15倍[9]。目前国内外对神经内分泌肿瘤尚无统一明确的命名及分类分期标准,《中国胃肠胰神经内分泌肿瘤专家共识(2016版)》将g-NENs分为四型[10],该分型具有实际临床意义,可指导预后评估,即分化良好的g-NENs归为前三型,预后一般较好;而将神经内分泌癌(neuroendocrine carcinoma,NEC)与混合性腺神经内分泌癌(mixed adenoendocrine carcinoma,MANEC)归为第四型[11]。Ⅳ型g-NENs较少见,肿瘤一般呈巨大溃疡或球形息肉,分化差,恶性程度高,肿瘤相关死亡率>50%,其生物學行为类似胃腺癌,治疗原则及术后病理TNM分期参照胃腺癌[12-13],但其预后尚无广泛认可的简单易行的评分系统。
炎症与肿瘤发生发展的关系众所周知,其中慢性炎症是肿瘤微环境的特征之一[14]。肿瘤炎症微环境主要由髓系细胞构成,髓系细胞原本具有抗肿瘤免疫作用,但可被肿瘤细胞分泌相关促炎及趋化因子诱导,反而促进肿瘤生长增殖,并参与新生血管形成促进肿瘤发生转移[15],例如肿瘤细胞或微环境组织细胞可调节中性粒细胞进入肿瘤周围组织促进肿瘤细胞的生物学活性[16]。外周血中性粒细胞、血小板和淋巴细胞数目的异常为肿瘤细胞提供了有利的外在炎症环境,这种内在的炎症微环境和外在慢性炎症状态,相互作用促进肿瘤的生长增殖与转移。
目前外周血中性粒细胞与淋巴细胞比值(NLR),血小板与淋巴细胞比值(PLR)已经成为公认的生物标志物[17]。NLR及PLR数值增大表示:(1)外周血中性粒细胞或血小板计数增加;(2)外周血淋巴细胞计数减少;(3)前两者的结合,这也是NLR及PLR成为有效炎症标志物的原因[18]。中性粒细胞和血小板增多代表机体对肿瘤相关炎症的非特异性反应[19],一般认为高水平的中性粒细胞与血小板有利于肿瘤发生发展,而低水平的淋巴细胞抑制抗肿瘤免疫作用,以两者之比的NLR及PLR更加准确地反映机体炎症反应与免疫反应的平衡状态。
Ⅳ型g-NENs与胃腺癌具有相似的生物学特性,目前相关研究已表明术前外周血中NLR及PLR可应用于评估胃癌术前肿瘤风险及其预后[4]。本研究通过对Ⅳ型g-NENs术前外周血NLR及PLR的研究,也得出类似的结论。但该结果尚未有一致性结论,需要更多的询证医学支持,但此方法用于术前评估患者预后情况简单易行,并可指导临床的治疗,而且NLR及PLR是预后独立危险因素,具有明显的优越性,针对术前外周血NLR及PLR比值高的患者,是否可先行新辅助化疗,待比值降低到临界值,再给予手术治疗,并在术后密切关注比值情况,及时终止化疗。今后的研究还应包括纳入更多的患者对Ⅳ型g-NENs中NLR及PLR临界值进行确定,并统一这类群体的临界值,以便更好地指导临床治疗。
参考文献
[1] Xie X,Luo K J,Hu Y,et al.Prognostic value of preoperative platelet–lymphocyte and neutrophil–lymphocyte ratio in patients undergoing surgery for esophageal squamous cell cancer[J].Diseases of the Esophagus,2016,29(1):79-85.
[2] Pang Q,Zhang L Q,Wang R T,et al.Platelet to lymphocyte ratio as a novel prognostic tool for gallbladder carcinoma[J].World J Gastroenterol,2015,21(21):6675-6683.
[3] Zhang H,Gao L,Zhang B,et al.Prognostic value of platelet to lymphocyte ratio in non-small cell lung cancer:a systematic review and meta-analysis[J].Scientific Reports,2016,6(1):22618.
[4] Zhang X J,Liu Y G,Shi X J,et al.The prognostic role of neutrophils to lymphocytes ratio and platelet count in gastric cancer:A meta-analysis[J].International Journal of Surgery,2015,21:84-91.
[5] Goh B K P,Chok A Y,Allen J C,et al.Blood neutrophil-to-lymphocyte and platelet-to-lymphocyte ratios are independent prognostic factors for surgically resected gastrointestinal stromal tumors[J].Surgery,2016,159(4):1146-1156.
[6] Li X,Chen Z H,Xing Y F,et al.Platelet-to-lymphocyte ratio acts as a prognostic factor for patients with advanced hepatocellular carcinoma[J].Tumor Biology,2015,36(4):2263-2269.
[7] Tan D,Fu Y,Su Q,et al.Prognostic role of platelet-lymphocyte ratio in colorectal cancer:A systematic review and meta-analysis[J].Medicine (Baltimore),2016,95(24):e3837.
[8] Ito T,Igarashi H,Nakamura K,et al.Epidemiological trends of pancreatic and gastrointestinal neuroendocrine tumors in Japan:a nationwide survey analysis[J].Journal of Gastroenterology,2015,50(1):58-64.
[9] Dasari A,Shen C,Halperin D,et al.Trends in the Incidence,Prevalence,and Survival Outcomes in Patients With Neuroendocrine Tumors in the United States [J].JAMA Oncology,2017,3(10):1335-1342.
[10]中國临床肿瘤学会神经内分泌肿瘤专家委员会.中国胃肠胰神经内分泌肿瘤专家共识(2016年版)[J].临床肿瘤学杂志,2016,21(10):927-946.
[11]徐天铭,李景南.胃神经内分泌肿瘤的精准诊治[J].胃肠病学,2018,23(7):385-390.
[12]谭煌英,娄彦妮,罗杰,等.胃神经内分泌肿瘤的分型诊断和治疗[J/OL].中国医学前沿杂志:电子版,2014,6(11):4-8.
[13]周晓军,樊祥山.解读2010年消化系统肿瘤WHO分类(Ⅰ)[J].临床与实验病理学杂志,2011,27(4):341-346.
[14] Elinav E,Nowarski R,Thaiss C A,et al.Inflammation-induced cancer:crosstalk between tumours,immune cells and microorganisms[J].Nature Reviews Cancer,2013,13(11):759-771.
[15] Caronni N,Savino B,Bonecchi R.Myeloid cells in cancer-related inflammation [J].Immunobiology,2015,220(2):249-253.
[16] Dumitru C A,Lang S,Brandau S.Modulation of neutrophil granulocytes in the tumor microenvironment:Mechanisms and consequences for tumor progression[J].Seminars in Cancer Biology,2013,23(3):141-148.
[17] Cheng H,Long F,Jaiswar M,et al.Prognostic role of the neutrophil-to-lymphocyte ratio in pancreatic cancer:a meta-analysis [J].Scientific Reports,2015,5(1):11026.
[18] Guthrie G J K,Charles K A,Roxburgh C S D,et al.The systemic inflammation-based neutrophil–lymphocyte ratio:Experience in patients with cancer[J].Critical Reviews in Oncology/Hematology,2013,88(1):218-230.
[19] Racz J M,Cleghorn M C,Jimenez M C,et al.Predictive Ability of Blood Neutrophil-to-Lymphocyte and Platelet-to-Lymphocyte Ratios in Gastrointestinal Stromal Tumors[J].Annals of Surgical Oncology,2015,22(7):2343-2350.
(收稿日期:2020-04-08) (本文编辑:桑茹南)
- 以“藏银”之名:民族旅游语境下的物质、消费与认同
- 基于UGC图片元数据的目的地形象感知
- 儒家文化视域下美食旅游目的地品牌个性及影响
- 致谢2017年度《旅游学刊》审稿专家
- 制度变迁与旅游经济增长
- 旅游体验研究的新视角:具身理论
- 旅游者感知价值对重游意向影响的实证研究
- 旅游凝视下凤凰古城旅游典型意象元素分析
- 中国“放管服”改革研究的进展与前瞻
- 我国社区服务共同生产的形成机制研究
- 结构功能主义视域下日本地域综合照护服务体系与我国综合互助养老模式的优化
- 新中国成立初期我国城市管理体制的建立及其层级结构研究
- 农村公益服务何以实现精准供给
- 转型社区环境治理中居民参与的逻辑
- 城市协同治理的社会组织:结构、机理与增效
- 城市治理质量:概念建构与认识逻辑
- 数字政府信用视域下信息人的概念框架与权义逻辑
- 行为公共管理学的理论溯源、实践议题与本土展望
- 基于雇佣关系的公共冲突升级及其治理
- 大数据下的公共服务递送:技术禀赋及其不确定性的克服
- 中央转移支付和地方财政缺口:制度环境下的省级数据阈值效应分析
- 组织化过程中政策工具与组织协作的协同关系分析
- 中国公众环境治理参与群体的分类及其影响因素
- 新兴技术风险的挑战及其适应性治理
- 公共管理学是一门借来的学科吗
- 刷漆
- 刻薄
- 前面
- 剩余
- 剪
- 割
- 劝说
- 加
- 加深
- 劣势
- 动/不动
- 努力
- 勇敢/不勇敢
- 包括/不包括
- 匆忙
- 医生
- 医院
- 单独
- 单词/短语/句子
- 卖弄
- 印象
- 危险
- 卷入
- 压碎
- 厌恶
- 黄童无双
- 黄童白叟
- 黄童白颠
- 黄童皓首
- 黄竹
- 黄竹筒
- 黄笔
- 黄符
- 黄筌
- 黄策
- 黄策子
- 黄箓
- 黄箱
- 黄籍
- 黄米
- 黄米黏糕——粘上就甩不掉
- 黄粮
- 黄粱
- 黄粱一枕
- 黄粱一梦
- 黄粱之梦
- 黄粱梦
- 黄粱炊
- 黄粱炊熟
- 黄粱美梦