西宁地区睑板腺功能障碍性干眼症综合治疗的临床疗效观察
张琼
【摘要】目的 观察睑板腺功能障碍性干眼症的综合治疗效果。方法 选取眼科门诊2017年10月~2018年10月就诊的155例(310眼)睑板腺功能障碍(MGD)性干眼症的患者,给予睑板腺按摩联合热敷,人工泪液,抗生素及抗炎药物局部应用,治疗前后進行自觉症状,泪液分泌时间测定(Schirmer试验),泪膜破裂时间(BUT),角膜荧光染色(FL)的比较。结果 经过治疗,总有效率达到95%,泪膜破裂时间,泪液分泌试验,角膜荧光染色治疗前后均有明显改善。结论 睑板腺按摩加热敷,联合人工泪液,抗炎及抗生素药物局部应用,可明显改善患者的症状,恢复泪膜的完整性及稳定性。
【关键词】睑板腺功能障碍;干眼;综合治疗;疗效
【中图分类号】R77 【文献标识码】A 【文章编号】ISSN.2095.6681.2019.30..02
睑板腺功能障碍(Meibomian gland dysfunction MGD)是一种慢性,弥漫性睑板腺病变,是蒸发过强型干眼的主要原因,在亚洲有50%~62.5%的干眼患者被诊断为MGD[1],MGD性干眼是指睑板腺分泌脂质或量出现异常,导致泪膜不稳定而引起的干眼,异物感,疲劳,视物模糊,眼红等一系列临床症状的疾病,本文采用综合治疗MGD性干眼,报道如下。
1 资料与方法
1.1 一般资料
选用我院眼科门诊2017年10月~2018年10月就诊的155例(310只眼)。诊断为睑板腺功能障碍为主的干眼患者,其中男57例,女98例,年龄25~65岁,所有患者符合2017年《我国睑板腺功能障碍诊断与治疗专家共识》,诊断标准:患者有眼干涩、眼痛、烧灼感、眼痒、异物感、视物模糊、视力波动等。常见体征:睑缘形态,开口形态,睑板腺分泌物,并行双眼泪膜破裂时间(break-up time BUT),泪液分泌试验(Schirmer Test),角膜结膜荧光染色(flourescien FL)。
1.2 诊断标准:
患者有主观症状,Schirmer Test和BUT诊断性试验有2项阳性,或1项强阳性(Schirmer Test<5 mm/5 min为强阳性,<10 mm/5 min为阳性,BUT<5秒为强阳性,<10秒为阳性。诊断干眼症[2]。
1.3 治疗方法:
1.3.1 睑板腺按摩:用热毛巾对局部进行热敷,时间为15 min,滴入爱尔凯因滴眼液,表面麻醉后,用专用睑板腺按摩夹进行上、下睑按摩,每周1次,连续4周后,根据实际情况调整按摩频率,一直到症状缓解。观察时间为3个月。
1.3.2 局部用药:通常给予人工泪液和表面润滑剂,根据患者病情需要,部分患者给予联合局部抗生素及/或抗炎药物应用。抗菌生素、抗炎药物短期使用,症状得到改善后停药,仍以人工泪液为主要治疗药物。
1.3.3 全身用药:口服性激素类药物,伴有免疫系统基础病患者根据内科医生指导用药,使用口服糖皮质激素药物及免疫抑制剂等。
1.4 疗效判定
显效:所有临床症状全部消失,行睑板腺按摩无异常分泌物,泪膜破裂时间恢复正常,角膜荧光染色阴性。Schirmer Test>10 mm/5 min。
有效:临床症状有显著缓解,行睑板腺按摩没有异常分泌物,泪膜破裂时间恢复正常水平,角膜荧光染色阴性。Schirmer Test>10 mm/5 min。
无效:临床症状无明显改善,行睑板腺按摩时,仍残存异常分泌物自睑板腺口溢出,泪膜破裂时间<10秒,角膜荧光染色阳性。Schirmer Test<10 mm/5 min。
总有效率是显效与有效的总和[3]。
1.5 统计学方法
用GraphPad Prism6进行统计分析数据。
2 结 果
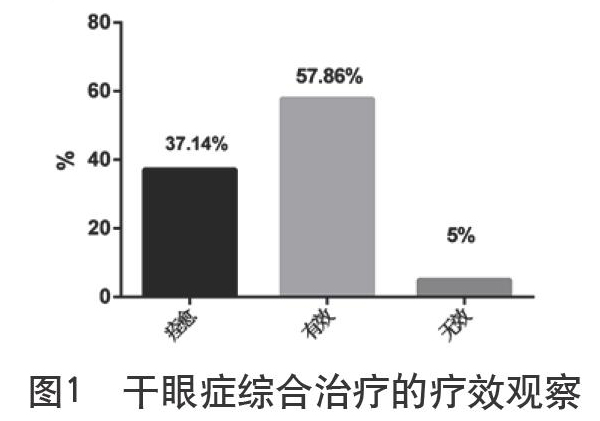
本组病例在门诊平均治疗3个月,155例(310只眼),泪膜破裂时间检查在治疗前,其中121例(242只)眼小于10 s,19例(38只眼)小于5 s,治疗后泪膜破裂时间133例(266只眼)均大于10 s。7例(14只眼)小于10s。Schirmer试验在治疗前,其中20例(40只眼)大于10 mm/5 min,74例(148只眼)小于10 mm/5 min,46例(92只眼)小于5 mm/5 min,治疗后131例(262只眼)大于10 mm/5 min,9例(18只眼)小于10 mm/5 min,角膜荧光染色在治疗前 39例(78只眼)染色着色,101例(202只眼)染色无着色,治疗后7例(14只眼)染色着色,133例(266只眼)染色无着色。根据上述检查内容用GraphPad Prism6 进行统计分析数据,治疗后痊愈52例(104只眼)37.14%,有效81例(162只眼)57.86%,无效7例(14只眼)5%,失访15例(30只眼)。总有效率95%(图1)。经治疗,泪液分泌试验,泪膜破裂时间,较治疗前延长,角膜荧光染色明显改善。
3 讨 论
睑板腺功能障碍是一种慢性、弥漫性睑板腺病变,以睑板腺导管的阻塞和腺体分泌的质或量改变为特征,临床上可引起泪膜稳定性异常或眼部刺激症状及眼表炎症反应,严重时导致眼表的炎症及损伤,影响视功能,MGD是蒸发过强性干眼的主要原因,其病因为:①年龄及激素水平,雄激素是维持睑板腺功能的主要激素,随着年龄的增长,雄激素水平降低,导致睑板腺分泌脂质减少,脂质成分异常,睑板腺腺管角化,腺管狭窄,影响睑板腺的功能,另有报道女性围绝经期激素水的变化也与睑板腺功能障碍相关[4]。本组病例中,MGD型干眼45岁以上患者居多,女性患者占总人数63.2,%,与雌激素水平下降有关,导致MGD和泪膜不稳定以及年龄增长泪液分泌减少而蒸发过强。②细菌感染及炎性因子因素患者睑板腺分泌脂质成分进一步异常,分解成毒性物质,炎症因子升高,引起眼部不适症状,睑板腺萎缩及形态异常,引起蒸发过强型干眼。③ 睑板腺的低分泌:如视频终端综合征等,由于不自主瞬目减少而引起睑板腺分泌减少,脂质层稳定下降,水液层蒸发过快,本组病例中年轻患者中有一定比例是视频终端综合征患者。此外文献报道[5],MGD的睑板腺炎中,寒冷地带的发病率,高于温暖气候地带的发病率,我省处于高海拔地区,平均温度较平原城市低,湿度低,且季节性强,春季及秋季季节交替时大风扬尘天气频繁出现,冬季(半年时间)室内因暖气,空调等取暖设施而致使空气湿度更低,且西宁地区降水量低,生活居住环境整体较为干燥,此时该类患者门诊就诊量明显较夏季增多。
MGD性干眼患者的治疗,大多数采用综合治疗的方法,物理治疗,主要包括热敷,睑板腺按摩,清除异常睑板腺脂质,热敷增加睑板腺局部温度及湿度,促进睑板腺开口开放,使异常睑板腺脂质排出。药物治疗中使用人工泪液,局部抗炎,抗生素药物等,或单独使用或联合一种到三种局部应用,促进正常睑板腺脂质分泌,有效抑制细菌生长,必要时部分患者服用性激素可有效控制局部炎症反应。对中重度MGD可全身药物应用,包括口服抗生素,必需脂肪酸,性激素等。本文资料表明,通过对MGD性干眼的综合治疗,睑板腺按摩,热敷,局部单纯或联合用药,甚至全身用药,有效率95%,患者干眼症状明显改善,与其他研究结果基本一致。
总之,MGD性干眼症在西宁地区患病率较大,与该地区生活环境有直接关系,现进行综合治疗后对此类本患者可获得良好的治疗效果,而且逐年升高的发病率也引起眼科医生的关注和重视,MGD导致的干眼的症状表现多种多样,致病因素及发病机理比较复杂,要尽可能寻找根源并持续治疗以稳定疗效。
参考文献
[1] 余 婷.睑板腺功能的治疗及其进展[J].中华实验眼科杂志,2018,36(2):150-155.
[2] 刘祖国.眼表疾病学[M].北京:人民卫生出版社,2004.292-293.
[3] 卢亚梅,典必殊与新泪然联合治疗睑板腺功能障碍性干眼症疗效观察[J].河北医学,2013.32(1):76-78.
[4] 杨 柳,侯海燕,等.围绝经期综合征睑板腺功能障碍患者的眼表睑板腺形态和功能表现[J]中华试验眼科杂志 2016,34(11):1014-1018.
[5] 阎 峻.睑板腺功能障碍性干眼的临床研究[J]当代医学,2011,17(34):98.
本文编辑:赵小龙

