瘢痕子宫再次妊娠阴道分娩的安全性研究
赵洪飞
【摘 要】目的:本文的研究目的,在与对瘢痕子宫再次妊娠分娩时阴道试产的可行性、安全性进行探究。方法:在本文的研究过程当中,供选择240位分娩产妇作为研究对象,其中,将瘢痕子宫再次妊娠选择行阴道分娩的产妇作为观察组,而同期的非瘢痕子宫选择阴道分娩的产妇为对照组,两组产妇分别为120人,此后对两组产妇的阴道分娩成功率、产程时间、产后并发症等情况。结果:通过本文的研究发现,阴道试产对于符合阴道分娩试产条件的瘢痕子宫再次妊娠具有一定的可行性,能够使得再次剖宫产率得到降低,且不会明显的影响到的母婴的结局。
【关键词】瘢痕子宫;再次妊娠;阴道分娩
【中图分类号】R714.3 【文献标识码】A 【文章编号】1004-597X(2019)19-0048-01
在瘢痕子宫再次妊娠当中,剖宫产具有一定的优势,但是,由于前次剖宫产导致的腹腔组织黏连会对手术操作产生影响,且会存在较长的再次剖宫产手术时间,容易导致子宫破裂、临近脏器损伤、大出血等并发症的出现,且会增加手术风险。现如今,瘢痕子宫再次妊娠分娩时对于哪一种分娩方式的选择,已经成为了热点临床研究课题之一。近些年来,正在出现越来越多的关于瘢痕子宫再次妊娠分娩行阴道试产的研究,且其临床效果较好,因此,本文的研究将对瘢痕子宫再次妊娠分娩行阴道试产的可行性、安全性进行探究。1.资料与方法
1.1一般资料
本文选择了2018年3月-2019年3月期间收治的240例产妇,其中,瘢痕子宫再次妊娠行阴道分娩的产妇为观察组,观察组产妇共120例,其年龄均在27-38岁之间,孕次在2-6次之间,孕周均为38-40轴之间;同期的非瘢痕子宫选择阴道分娩产妇为对照组,对照组产妇共有120人,孕周为38-41周之间,距离上一次的剖宫产时间均在9月-8年间。观察组、对照组的产妇均为单胎头位,两组产妇的胎儿体质量均<3.7kg,且没有妊娠合并症存在,骨盆也没有异常现象。通过对两组产妇年龄、孕周等一般资料的比较,可以发现两组产妇之间的差异并没有统计学意义,且具有较强的可比性,下表为两组产妇的一般性资料比较。
1.2阴道分娩指征
瘢痕子宫产妇试行引导分娩条件主要包含有以下几点:
(1)在上一次进行剖宫产时,其位置为宫下段,术式为横切口,且在手术之后切口得到了良好的愈合,没有感染情况发生;
(2)医院应能够使得随时进行麻醉、手术、数学以及抢救的条件得到保证;
(3)没有严重的妊娠并发症存在,且也没有其他的不适于引导分娩的内外科合并症;
(4)从B超检查情况来看,子宫下段拥有完好的前壁,且包含厚度>3mm;
(5)所有的产妇距离上次刮宫产时间均>2年;
(6)对产妇的骨盆内外各项数值进行测量,能够发现其数值处于正常水平,且胎儿体质量<3.6kg;
(7)产妇有十分强烈的进行阴道试产的意愿,且需要对知情同意书进行签署;
1.3观察指标
对观察组、对照组产妇的的引导分娩成功率、产程时间、产程中出血量、产后并发症、新生儿情况等进行记录。
1.4统计学方法
在本文的研究当中,对于数据的软件应用了SPSS21.0,其中,通过x±s表示计量资料,且将t检验在组间比较当中应用;通过(n)表示技术资料,利用χ2检验计数资料,若P<0.05,则代表两者之间的差异有统计学意义存在。2.结果
对比两组产妇可以发现,对照组产妇的经阴道分娩成功率显著的高于觀察组。观察组产妇试产失败的产妇,均是急行剖宫产术,其中,失败原因为胎儿宫内窘迫、继发宫缩乏力、活跃期停滞、先兆子宫破裂、胎盘早剥、产妇不能忍受宫缩痛拒绝试产的分别为16例、9例、7例、5例、3例以及6例。
2.2观察组、对照组产妇术中指标、新生儿情况比较
观察组、对照组产妇术中指标、新生儿情况如表2所示。
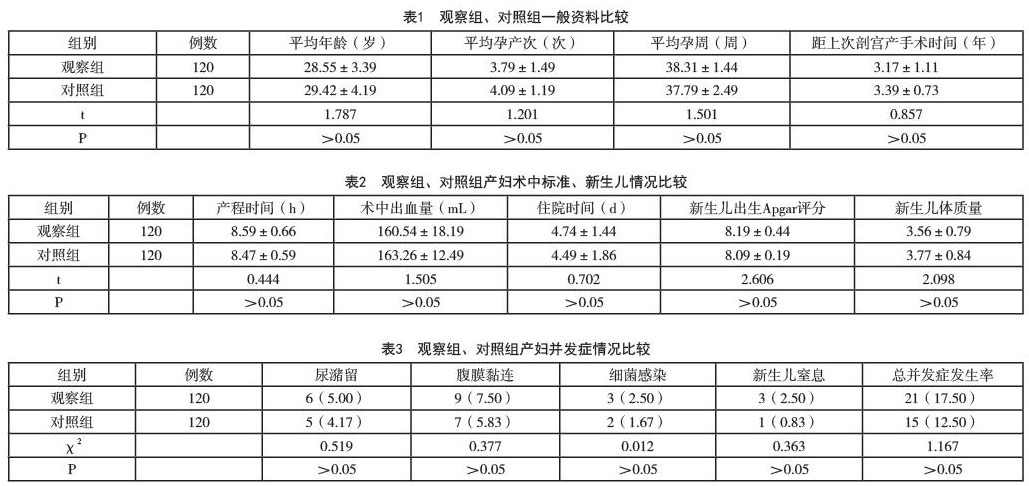
2.3观察组、对照组产妇并发症情况比较
观察组、对照组产妇术后并发症情况如表3所示。3.讨论
有相关学者对瘢痕子宫再次妊娠导致的子宫破裂、胎盘植入等手术并发症进行了研究,其研究发现,在首次剖宫产后有瘢痕形成,而瘢痕的存在将会对子宫的收缩功能产生影响,且瘢痕会导致子宫缺乏足够的子宫切口,容易导致切口因为撕裂的情况而导致大出血,因此也容易导致胎盘黏连,往往缺乏良好的预后效果,且会极大的危害到产妇的身体。
参考文献
[1]许占英.瘢痕子宫再次妊娠采取阴道分娩的成功率与安全性[J].中国药物与临床,2019,19(12):2022-2023.

