自拟虚胀方治疗脾虚水停型肝硬化腹水临床观察
王立霏
摘要:目的观察自拟虚胀方治疗脾虚水停型肝硬化腹水的临床疗效。方法将60例患者随机分为观察组和对照组,各30例。对照组予以西医常规治疗,观察组在对照组治疗的基础上加服虚胀方治疗。疗程为2周。观察治疗前后临床综合疗效、中医证候疗效,并记录中医证候评分、1周的平均24 h尿量、体重、腹围等,进行临床疗效分析。结果2组患者中医证候疗效比较,差异有统计学意义(P<005),观察组优于对照组;治疗后组间比较,患者在乏力、腹胀症状改善上差异有统计学意义(P<005),在体重、腹围、1周平均24 h尿量差异有统计学意义(P<005),均为观察组优于对照组。结论虚胀方治疗脾虚水停型肝硬化腹水可明显提高临床疗效,促进腹水消退,缓解患者症状。
关键词:肝硬化;腹水;脾虚水停;临床疗效
中图分类号:R2564? ? ?文献标志码:B? ? 文章编号:1007-2349(2018)06-0050-02
腹水是肝硬化常见的并发症之一,也是肝硬化进入失代偿期的重要标志,代偿期肝硬化患者中有近50%会在10年内出现腹水,腹水一旦形成,将严重影响患者的生活质量,临床上,单独中医或西医治疗都存在着一些矛盾和处理棘手的问题,汤继军教授根据其长年的临床经验创立虚胀方,采用中西医结合的治疗方法,臨床疗效满意,现报道如下。
1 资料与方法
1.1.研究对象60名患者均为2016年6月—2017年8月菏泽市中医医院感染性疾病科收治的脾虚水停型肝硬化腹水住院患者,运用SPSS 180软件产生随机数字进行分组,观察组30例,男24例,女6例,平均年龄(5431±823)岁,平均病程(872士421)月。对照组30例,男22例,女8例,平均年龄(5276±989)岁,平均病程(915±336)月。2组患者在性别、年龄、病程、病情等情况上比较,差异无统计学意义,有可比性。
1.2.入选标准
1.2.1.诊断标准西医诊断标准参照《肝硬化腹水的中西医结合诊疗共识意见》[1]中的相关标准。脾虚水停证型的诊断参照《肝硬化腹水中医诊疗规范专家共识意见》[2]中的相关标准。
1.2.2.纳入标准①符合上述中、西医诊断标准;②年龄在20岁~70岁之间。
1.2.3.排除标准①合并自发性腹膜炎、上消化道出血等肝病严重并发症者;②难治性腹水者③合并其他重要器官和系统的严重原发性疾病;④对本试验中药过敏者。
1.3治疗方法
1.3.1.对照组予以西医常规治疗,包括一般治疗、病因治疗、保肝、利尿、支持及对症治疗。
1.3.2.观察组在对照组治疗的基础上加服虚胀方。药物组成:黄芪15 g,党参15 g,白术15 g,连皮苓30 g,薏苡仁20 g,川芎15 g,大腹皮子各30 g,木香10 g,干姜10 g。药物功效:温中健脾,行气利水。制剂及用法:中药统一由菏泽市中医医院煎药房煎制,日一剂,分早晚两次温服。
1.4观察指标及方法
1.4.1.临床综合疗效疗程结束后随访3个月,参照《肝硬化腹水中医诊疗规范专家共识意见》[2]中的相关标准拟定。①临床控制:已无肢体水肿,B 超提示腹水消失,临床症状消失,尿量>1 200 mL/日,体重、腹围回至出现腹水前状态,并稳定不少于3个月;②显效:肢体水肿大部分消退,B超探及腹水减少不低于50%,腹胀减轻明显,尿量≥ 1 000 mL·d-1,体重减轻程度≥2 kg,或腹围缩小大于5 cm;③有效:肢体水肿有所消退,B超探及腹水减少低于50%,腹胀稍减轻,尿量<1 000 mL·d-1,体重减轻程度<2 kg,或3 cm<腹围缩小<5 cm;④无效:腹水量、每日尿量、体重、腹围、症状无改善甚或加重者。
1.4.2.中医证候疗效对乏力、腹胀、纳差、水肿五项指标进行中医证候评分,见表1。评分标准及症候疗效参照《中药新药临床研究指导原则》[3]中的标准制定。
1.5.统计学方法采用SPSS 180软件进行数据处理,计量资料以(x±s)表示,采用t检验,等级资料采用秩和检验。P<005提示差异有统计学意义。
2 结果
2.1.临床综合疗效比较见表2。
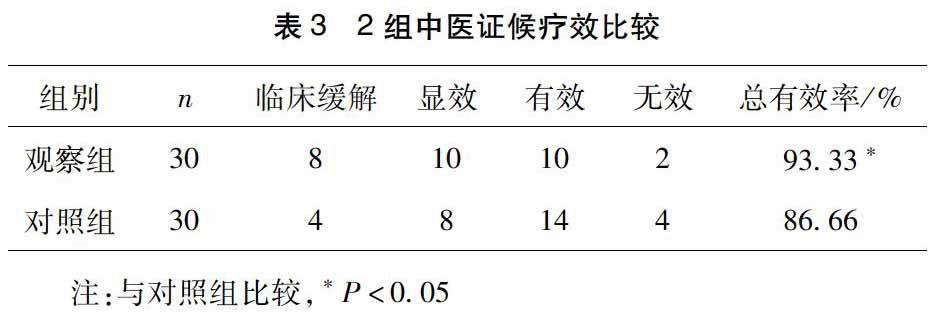
2.2.中医证候疗效比较见表3。
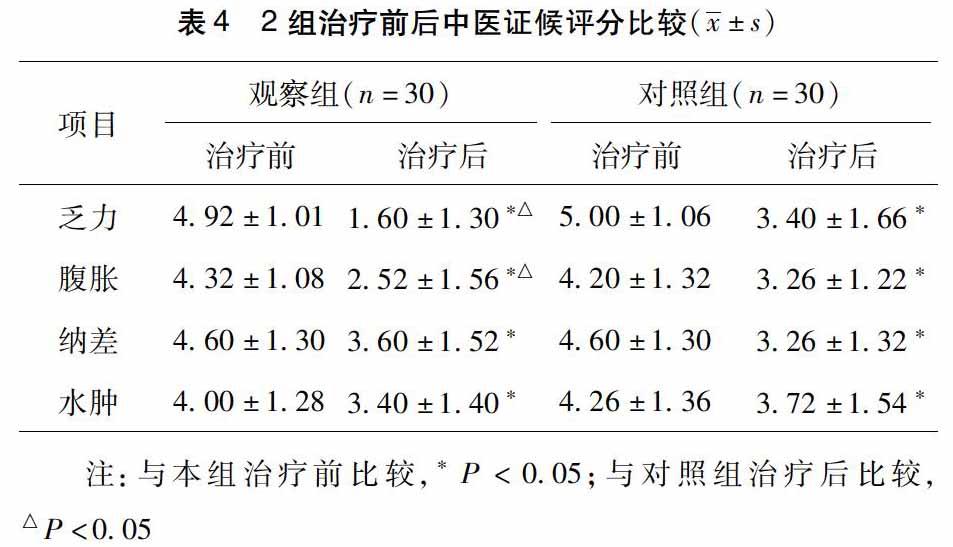
2.3.2组治疗前后中医证候评分比较治疗后,观察组、对照组在乏力、腹胀、纳差、水肿均较治疗前明显改善,P<005,差异有统计学意义;治疗后组间比较,观察组在乏力、腹胀症状的改善较对照组明显,P<005,差异有统计学意义,观察组优于对照组;2组在纳差、水肿症状改善上比较 P>005,差异无统计学意义。见表4。
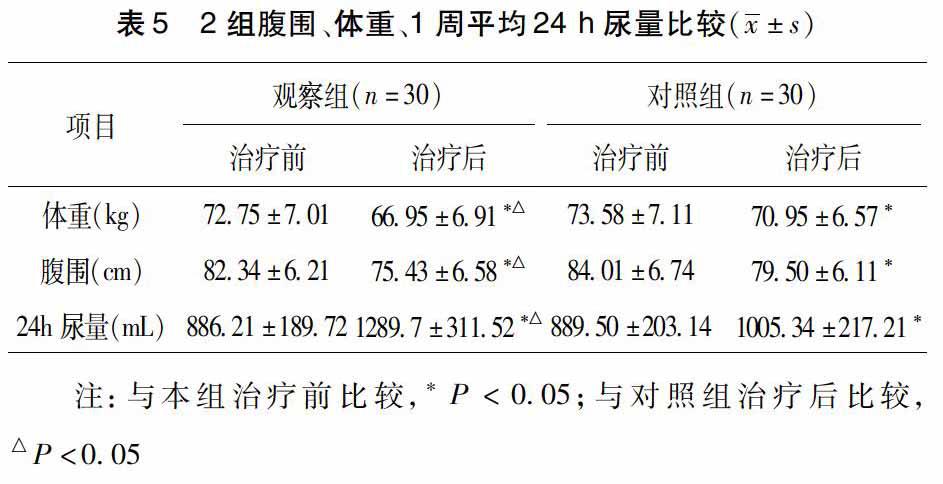
2.4.2组腹围、体重、1周平均24 h尿量比较治疗后,组间比较,体重、腹围、24 h尿量差异均有统计学意义,P<005。见表5。
3 结语
肝硬化腹水在中医上多属“鼓胀”的范畴,祖国医学对本病有着较为全面的认识,将其列为风、劳、鼓、膈四大顽症之一。清·喻嘉言概括其病机为“水裹、气结、血瘀”,本病或因感受湿热疫毒,或因内伤饮食劳倦,或因感染虫毒等,损及肝胆,肝气不畅,失于疏泄,木旺则克土,脾虚不运,水湿不化,停蓄腹中而为湿,故治疗上健脾利湿贯穿始终。西医认为腹水的常规治疗方法包括利尿、放腹水、补充蛋白等,但这些西医疗法仍存在一些弊端,如长期、大剂量利尿剂的使用可致电解质紊乱、增加发生肝性脑病的风险;放腹水疗法是一项有创操作,部分患者难以接受,且容易并发感染,病情易反复等;补充白蛋白可提高胶渗压,有利于腹水消退,但费用昂贵,许多患者经济难以负担。单纯中医治疗起效较慢,治疗难度较大。程井军等[5]、樊琴等[6]众多医家通过大量的临床研究证实在西医常规治疗的同时辅以中医中药治疗,可达到优势互补的效果,往往能收到较好的临床疗效。利用西医疗法可快速缓解症状,减轻患者痛苦,佐以中药辨证治疗,调整脏腑气血功能,可提高疗效,防止病情复发。本研究采用汤继军教授的经验方(虚胀方)进行治疗,方中黄芪补中益气,连皮苓健脾利水渗湿,二者合用为君药,共奏健脾利水之功;党参、白术健脾益气,二者共助黄芪补中益气之功,脾健则水湿得运,气机得畅;薏苡仁、大腹皮子利水渗湿消肿以祛湿邪内停之标,隧道通则气机畅;川芎、木香调畅气机,气行则水行,干姜温中散寒,温化水湿,全方共奏温中健脾,行气利水之效。本研究表明,虚胀方治疗脾虚水停型肝硬化腹水临床疗效确切,值得临床推广。
参考文献:
[1]中国中西医结合学会消化疾病专业委员会肝硬化腹水的中西医结合诊疗共识意见[J].中国中西医结合杂志,2011,31(9):1171
[2]中华中医药学会脾胃病分会肝硬化腹水中医诊疗规范专家共识意见(2011年,海南)[J].中国中西医结合杂志,2012,32(12):1692
[3]卫生部中药新药临床研究指导原则[M].北京:中国医药科技出版社,2002:148-150
[4]程井军,吴之平,吴其恺,等茵虎汤治疗肝硬化腹水临床观察[J].时珍国医国药,2017,28(11):2693-2694
[5]樊琴,叶军,薛冬英中医辨治肝硬化腹水的临床应用现状[J].中医药导报,2016,22(21):101-103



摘要:目的观察自拟虚胀方治疗脾虚水停型肝硬化腹水的临床疗效。方法将60例患者随机分为观察组和对照组,各30例。对照组予以西医常规治疗,观察组在对照组治疗的基础上加服虚胀方治疗。疗程为2周。观察治疗前后临床综合疗效、中医证候疗效,并记录中医证候评分、1周的平均24 h尿量、体重、腹围等,进行临床疗效分析。结果2组患者中医证候疗效比较,差异有统计学意义(P<005),观察组优于对照组;治疗后组间比较,患者在乏力、腹胀症状改善上差异有统计学意义(P<005),在体重、腹围、1周平均24 h尿量差异有统计学意义(P<005),均为观察组优于对照组。结论虚胀方治疗脾虚水停型肝硬化腹水可明显提高临床疗效,促进腹水消退,缓解患者症状。
关键词:肝硬化;腹水;脾虚水停;临床疗效
中图分类号:R2564? ? ?文献标志码:B? ? 文章编号:1007-2349(2018)06-0050-02
腹水是肝硬化常见的并发症之一,也是肝硬化进入失代偿期的重要标志,代偿期肝硬化患者中有近50%会在10年内出现腹水,腹水一旦形成,将严重影响患者的生活质量,临床上,单独中医或西医治疗都存在着一些矛盾和处理棘手的问题,汤继军教授根据其长年的临床经验创立虚胀方,采用中西医结合的治疗方法,臨床疗效满意,现报道如下。
1 资料与方法
1.1.研究对象60名患者均为2016年6月—2017年8月菏泽市中医医院感染性疾病科收治的脾虚水停型肝硬化腹水住院患者,运用SPSS 180软件产生随机数字进行分组,观察组30例,男24例,女6例,平均年龄(5431±823)岁,平均病程(872士421)月。对照组30例,男22例,女8例,平均年龄(5276±989)岁,平均病程(915±336)月。2组患者在性别、年龄、病程、病情等情况上比较,差异无统计学意义,有可比性。
1.2.入选标准
1.2.1.诊断标准西医诊断标准参照《肝硬化腹水的中西医结合诊疗共识意见》[1]中的相关标准。脾虚水停证型的诊断参照《肝硬化腹水中医诊疗规范专家共识意见》[2]中的相关标准。
1.2.2.纳入标准①符合上述中、西医诊断标准;②年龄在20岁~70岁之间。
1.2.3.排除标准①合并自发性腹膜炎、上消化道出血等肝病严重并发症者;②难治性腹水者③合并其他重要器官和系统的严重原发性疾病;④对本试验中药过敏者。
1.3治疗方法
1.3.1.对照组予以西医常规治疗,包括一般治疗、病因治疗、保肝、利尿、支持及对症治疗。
1.3.2.观察组在对照组治疗的基础上加服虚胀方。药物组成:黄芪15 g,党参15 g,白术15 g,连皮苓30 g,薏苡仁20 g,川芎15 g,大腹皮子各30 g,木香10 g,干姜10 g。药物功效:温中健脾,行气利水。制剂及用法:中药统一由菏泽市中医医院煎药房煎制,日一剂,分早晚两次温服。
1.4观察指标及方法
1.4.1.临床综合疗效疗程结束后随访3个月,参照《肝硬化腹水中医诊疗规范专家共识意见》[2]中的相关标准拟定。①临床控制:已无肢体水肿,B 超提示腹水消失,临床症状消失,尿量>1 200 mL/日,体重、腹围回至出现腹水前状态,并稳定不少于3个月;②显效:肢体水肿大部分消退,B超探及腹水减少不低于50%,腹胀减轻明显,尿量≥ 1 000 mL·d-1,体重减轻程度≥2 kg,或腹围缩小大于5 cm;③有效:肢体水肿有所消退,B超探及腹水减少低于50%,腹胀稍减轻,尿量<1 000 mL·d-1,体重减轻程度<2 kg,或3 cm<腹围缩小<5 cm;④无效:腹水量、每日尿量、体重、腹围、症状无改善甚或加重者。
1.4.2.中医证候疗效对乏力、腹胀、纳差、水肿五项指标进行中医证候评分,见表1。评分标准及症候疗效参照《中药新药临床研究指导原则》[3]中的标准制定。
1.5.统计学方法采用SPSS 180软件进行数据处理,计量资料以(x±s)表示,采用t检验,等级资料采用秩和检验。P<005提示差异有统计学意义。
2 结果
2.1.临床综合疗效比较见表2。
2.2.中医证候疗效比较见表3。
2.3.2组治疗前后中医证候评分比较治疗后,观察组、对照组在乏力、腹胀、纳差、水肿均较治疗前明显改善,P<005,差异有统计学意义;治疗后组间比较,观察组在乏力、腹胀症状的改善较对照组明显,P<005,差异有统计学意义,观察组优于对照组;2组在纳差、水肿症状改善上比较 P>005,差异无统计学意义。见表4。
2.4.2组腹围、体重、1周平均24 h尿量比较治疗后,组间比较,体重、腹围、24 h尿量差异均有统计学意义,P<005。见表5。
3 结语
肝硬化腹水在中医上多属“鼓胀”的范畴,祖国医学对本病有着较为全面的认识,将其列为风、劳、鼓、膈四大顽症之一。清·喻嘉言概括其病机为“水裹、气结、血瘀”,本病或因感受湿热疫毒,或因内伤饮食劳倦,或因感染虫毒等,损及肝胆,肝气不畅,失于疏泄,木旺则克土,脾虚不运,水湿不化,停蓄腹中而为湿,故治疗上健脾利湿贯穿始终。西医认为腹水的常规治疗方法包括利尿、放腹水、补充蛋白等,但这些西医疗法仍存在一些弊端,如长期、大剂量利尿剂的使用可致电解质紊乱、增加发生肝性脑病的风险;放腹水疗法是一项有创操作,部分患者难以接受,且容易并发感染,病情易反复等;补充白蛋白可提高胶渗压,有利于腹水消退,但费用昂贵,许多患者经济难以负担。单纯中医治疗起效较慢,治疗难度较大。程井军等[5]、樊琴等[6]众多医家通过大量的临床研究证实在西医常规治疗的同时辅以中医中药治疗,可达到优势互补的效果,往往能收到较好的临床疗效。利用西医疗法可快速缓解症状,减轻患者痛苦,佐以中药辨证治疗,调整脏腑气血功能,可提高疗效,防止病情复发。本研究采用汤继军教授的经验方(虚胀方)进行治疗,方中黄芪补中益气,连皮苓健脾利水渗湿,二者合用为君药,共奏健脾利水之功;党参、白术健脾益气,二者共助黄芪补中益气之功,脾健则水湿得运,气机得畅;薏苡仁、大腹皮子利水渗湿消肿以祛湿邪内停之标,隧道通则气机畅;川芎、木香调畅气机,气行则水行,干姜温中散寒,温化水湿,全方共奏温中健脾,行气利水之效。本研究表明,虚胀方治疗脾虚水停型肝硬化腹水临床疗效确切,值得临床推广。
参考文献:
[1]中国中西医结合学会消化疾病专业委员会肝硬化腹水的中西医结合诊疗共识意见[J].中国中西医结合杂志,2011,31(9):1171
[2]中华中医药学会脾胃病分会肝硬化腹水中医诊疗规范专家共识意见(2011年,海南)[J].中国中西医结合杂志,2012,32(12):1692
[3]卫生部中药新药临床研究指导原则[M].北京:中国医药科技出版社,2002:148-150
[4]程井军,吴之平,吴其恺,等茵虎汤治疗肝硬化腹水临床观察[J].时珍国医国药,2017,28(11):2693-2694
[5]樊琴,叶军,薛冬英中医辨治肝硬化腹水的临床应用现状[J].中医药导报,2016,22(21):101-103

