张丽峰 宋修响 孙华
【摘要】 目的:探討鼻道扩充器在胃癌患者术前鼻胃管置入中应用的效果。方法:选取需行胃癌根治术或胃大部切除术的胃癌患者82例,男47例,女35例,年龄36~77岁,ASAⅠ或Ⅱ级。采用随机数字表法,将患者随机分为对照组和试验组,每组41例。对照组采用传统方法留置鼻胃管,试验组采用鼻道扩充器扩充鼻腔并对鼻腔及咽喉部实施表面麻醉的方法留置鼻胃管。记录入室后5 min(T0)、鼻胃管过后鼻孔到达咽喉部即刻(T1)和插管成功即刻(T2)患者的MAP和HR;记录一次性置管成功率;记录患者恶心、呕吐、咳嗽及黏膜损伤等不良反应的发生率;记录者评价鼻胃管通过鼻腔时患者的舒适度评分。结果:与对照组比较,试验组T1和T2时间点的MAP和HR明显低,一次置管成功率高,不良反应发生率低,患者的舒适度明显高(P<0.05或P<0.01);与T0比较,对照组T1和T2时间点的MAP和HR升高(P<0.01)。结论:鼻道扩充器在胃癌患者术前鼻胃管置入中应用可明显提高患者的舒适度和一次置管成功率,降低不良反应的发生,从而有效提高护理质量。
【关键词】 鼻道扩充器 鼻胃管置入 胃肿瘤
doi:10.14033/j.cnki.cfmr.2020.17.054 文献标识码 B 文章编号 1674-6805(2020)17-0-03
Application of Nasal Canal Dilator in Nasogastric Tube Placement for Patients with Gastric Cancer before Operation/ZHANG Lifeng, SONG Xiuxiang, SUN Hua. //Chinese and Foreign Medical Research, 2020, 18(17): -128
[Abstract] Objective: To observe the effect of nasal canal dilator in nasogastric tube placement for patients with gastric cancer before operation. Method: A total of 82 patients with gastric cancer underwent radical gastrectomy or subtotal gastrectomy were collected, including 47 males and 35 females, aged from 36 to 77 years old, American society of anesthesiologist (ASA) grade Ⅰ or Ⅱ. The patients were divided into two groups (the control group and the experimental group) of 41 patients each according to random data table. The traditional method was used to retain the nasogastric tube in the control group, nasal cavity was expanded and the nasal cavity and pharynx and larynx were superficially anaesthetized with nasal canal dilator in the experimental group. The patients heart rate (HR) and mean artery pressure (MAP) were recorded at 5 minutes after entering the operation room (T0), the instant that the nasogastric tube come to the throat after the nasogastric tube passes through the back nostrils (T1), the instant of success in nasogastric tube placement (T2), respectively. One time success of catheter, the incidence of adverse reactions such as nausea, vomiting, cough and mucosal injury were calculated and the patients comfort with nasogastric tube through nasal cavity were scored. Result: There were lower MAP and HR at T1 and T2 stage, higher one time success rate of catheterization, lower incidence of adverse reactions, and higher comfort score in the experimental group than those in the control group (P<0.05 or P<0.01). Increases in MAP and HR occured at T1 and T2 stage in the control group compared with T0 (P<0.01). Conclusion: The application of nasal canal dilator in nasogastric tube placement for patients with gastric cancer before operation can effectively improve the patient comfort and one time success rate of nasogastric tube intubation, reduce the incidence of adverse reactions, so then improve the quality of nursing.
[Key words] Nasal canal dilator Nasogastric tube placement Stomach neoplasms
First-authors address: Peoples Hospital of Jimo, Qingdao, Qingdao 266200, China
胃癌是严重危害我国居民健康的疾病,我国胃癌新发和死亡病例数都位于所有肿瘤的第二位[1],目前手术仍然是胃癌的主要诊疗方法[2]。在二级医院胃癌手术前仍需常规置入鼻胃管,目的在于为术者提供一个良好的术野,并有助于减少术后腹胀、呕吐和肠梗阻等术后并发症。传统方法留置鼻胃管时患者较痛苦,恶心、呕吐等不良反应发生率高,胃管置入困难或误入气管诱发剧烈呛咳甚至缺氧的现象时有发生。笔者根据上呼吸道解剖结构特点发明了一种鼻道扩充器(专利号ZL201110462464.0),在置入鼻胃管前对患者鼻腔进行扩充和表面麻醉。标准采用单中心小样本前瞻性试验,评估该鼻道扩充器在胃癌患者术前改良鼻胃管留置过程中的效果,现报告如下。
1 資料与方法
1.1 一般资料
本研究经过医院伦理委员会审查批准,本人或家属签署知情同意书。选取需行胃癌根治术或胃大部切除术的胃癌患者82例,男47例,女35例,年龄36~77岁,美国麻醉医师协会(ASA)Ⅰ~Ⅱ级,术前无高血压和冠心病病史,置管前无恶心和呕吐,排除患有凝血障碍、鼻骨骨折及鼻腔畸形等有留置鼻胃管禁忌证的患者。将82例患者随机分为对照组和试验组,每组41例,其对应性别(男/女)为23/18和24/17,差异无统计学意义(字2=1.805,P>0.05);对照组平均年龄(60.37±11.78)岁,试验组平均年龄(61.68±11.47)岁,差异无统计学意义(t=0.513,P>0.05);对应ASA分级(Ⅰ/Ⅱ)分别为26/15和27/14,差异无统计学意义(字2=7.073,P>0.05),具有可比性。
1.2 方法
所有患者术前禁饮食12 h,入手术室后开放静脉输液通道并行心电图(ECG)、心率(HR)和脉搏血氧饱和度(SpO2)监测,局麻下行桡动脉穿刺置管连续监测平均动脉压(MAP)。两组患者均使用复尔凯鼻胃管(CH14,纽迪希亚制药有限公司)。
对照组采用传统方法留置鼻胃管:插管前向患者讲解操作流程,指导患者如何配合,用液体石蜡纱布润滑胃管前端,当胃管插到10~15 cm(到达咽喉部)处时鼓励患者做吞咽动作[3]。置入胃管至所需长度,胃部听诊有气过水音,或自胃管内抽出胃液,证实胃管在胃内置管成功。如连续两次置管不成功则采用改良法留置鼻胃管。
试验组采用鼻道扩充器辅助留置鼻胃管:即插管前先用鼻道扩充器扩充鼻腔并对鼻腔及咽喉部实施表面麻醉。鼻道扩充器由医用硅胶材料制成,由前段、前缓扩充部、扩充部、后缓扩充部和后段组成。以7号鼻道扩充器为例,前段长20 mm,外径7 mm,顶端为半球状盲端表面光滑,前后左右各2个(共8个)喷淋孔,与中间注药通道相通,可使鼻腔黏膜均匀喷淋并减少黏膜损伤。前缓扩充部长25 mm,外径由7 mm逐步扩充至9.55 mm,前段与前缓扩充部之间的夹角是150°。扩充部长30 mm,外径9.55 mm。后缓扩充部长25 mm,外径由9.55 mm逐步降低至7 mm。后段长70 mm,外径7 mm,尾部接联结座。联结座内径、锥度与标准注射针头的内径、锥度相同,联结座内腔经中间注药通道和喷淋孔相通,中间注药通道内径1 mm,长约175 mm。鼻道扩充器依据扩充部外径可划分为7.5、7.0、6.5、6.0、5.5、5.0等不同型号,鼻道扩充器的扩充部外径可依据以下公式计算:外径(mm)=。具体操作如下:用注射器抽取表面麻醉药物1%丁卡因5 ml加1%麻黄碱2滴,选用所需型号的鼻道扩充器,联结座接注射器。选择通气好的鼻孔,患者平卧,鼻道扩充器前段弯曲方向与患者面部相对。顶端进入患者鼻孔,操作时鼻道扩充器前段置入10 mm处,即将鼻道扩充器尾部抬起(此时已越过鼻前庭),使鼻道扩充器与面部呈90°再缓慢进入,并缓慢匀速推注表面麻醉药物,经喷淋孔对鼻腔均匀喷淋,待上述药物作用完善,鼻腔血管收缩组织松弛,再继续缓慢推进鼻道扩充器,直至扩充部完全进入鼻道,再推进40~60 mm并对咽喉部喷淋表面麻醉药,即完成鼻道扩充及鼻腔和咽喉部表面麻醉,然后由同一名护士按传统方法将鼻胃管置入。
1.3 观察指标及评价标准
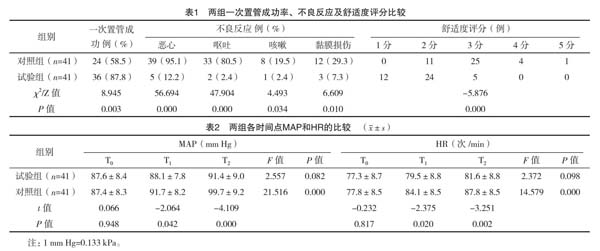
记录入室后5 min(基础值,T0)、鼻胃管过后鼻孔到达咽喉部即刻(T1)和插管成功即刻(T2)患者的MAP和HR;记录一次性置管成功率(即一次插管就将鼻胃管置入胃内,中途无往返操作);记录患者恶心、呕吐、咳嗽及黏膜损伤(鼻胃管表面有血迹)等不良反应的发生率;记录者评价鼻胃管通过鼻腔时患者的舒适度评分:1=无反应,2=轻微皱眉、皱鼻,3=面部严重扭曲,4=言语反对,5=有目的的体动,比如晃头、手或脚[4]。
1.4 统计学处理
采用SPSS 17.0统计软件处理所得数据,计量资料采用(x±s)表示,组间比较采用t检验,组内比较采用方差分析中的Dunnett-t检验;计数资料比较采用字2检验;等级资料比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
与对照组比较,试验组T1和T2时间点的MAP和HR明显低,一次置管成功率高,恶心、呕吐、咳嗽及黏膜损伤发生率低,患者的舒适度明显高(P<0.05或P<0.01);与T0比较,对照组T1和T2时间点MAP和HR明显升高(P<0.01),而试验组T1和T2时间点MAP和HR变化无统计学意义(P>0.05),见表1和表2。
3 讨论
1933年Wangensteen等[5]首次在急性肠梗阻的治疗中提出并采用了术后留置鼻胃管进行胃肠减压的技术。胃肠减压是指将胃管经由患者的口腔或鼻腔插入胃内,利用负压吸引和虹吸的原理,引流出积聚在胃肠道内的气体和液体[6]。随着加速康复外科理念的推广,有学者认为胃癌术后常规留置胃肠减压不但不利于患者的康复,反而会增加患者的不适感[7]。但胃癌根治术或胃大部切除术后对胃肠道解剖结构和生理功能影响较大,因此目前我国大部分外科医师仍然在术后常规留置胃肠减压[8]。王会英等[9]研究发现,对胃癌根治术后留置胃管者实施无负压吸引,有利于肠道功能的及早恢复。
临床上常规采用的胃肠减压方式是手术前在患者清醒的状态下留置鼻胃管,但患者在清醒状态下置鼻胃管较痛苦,不良应激反应剧烈,这是因为咽部有喉上神经分布,对外来刺激较为敏感,而液体石蜡只能起到润滑作用,不能减轻胃管对咽部喉上神经的刺激及喉上神经的敏感性,当鼻胃管通过咽部刺激喉上神经就会引起恶心、呕吐,进而导致插管困难或失败,如反复插管还易造成鼻咽部黏膜出血,给患者造成更大的痛苦[10]。有學者提出用呋嘛液联合利多卡因表面麻醉可以减轻患者留置胃管引起的疼痛和不适[11],本研究中试验组患者T1和T2时间点的MAP和HR明显低于对照组,说明留置鼻胃管前用鼻道扩充器扩充鼻腔并对鼻腔及咽喉部实施表面麻醉的效果优于传统方法。鼻道扩充器的喷淋孔与中间注药通道相通,可在缓慢进入鼻道的同时推注表面麻醉药物,局麻药物既作用于喉上神经,又可以收缩血管扩大鼻腔,从而减轻鼻胃管对鼻腔和咽喉部的刺激,因而患者恶心、呕吐及咳嗽的发生率明显降低,能在清醒状态下按照操作者的要求很好地配合鼻胃管置入,因此试验组的一次性置管成功率也高于对照组。
本研究中试验组不良反应的发生率明显低,患者的舒适度高,说明鼻道扩充器在鼻胃管置入过程中可有效减轻鼻腔黏膜损伤,提高患者的舒适度。这是因为鼻道扩充器由医用硅胶材料制成,且其顶端为半球状盲端,表面光滑,医用硅胶柔软但有一定的硬度,与人体组织相容性好;另外,鼻道扩充器前段与前缓扩充部之间的夹角是150°,这一“J”型角度使鼻道扩充器更易通过后鼻孔拐弯到口咽腔而顺利通过鼻道[12]。
鼻道扩充器在改良鼻胃管留置过程中对患者的鼻腔进行扩充和咽喉部表面麻醉,明显减轻了患者的痛苦,并大大提高了一次置管的成功率,操作简便,体现了优质护理的要求,值得在临床推广应用。
参考文献
[1] Chen W Q,Zheng R S,Baade P D,et al.Cancer statistics in China,2015[J].CA Cancer J Clin,2016,66(2):115-132.
[2]徐玮,刘文韬,杨秋蒙,等.胃癌围手术期治疗现状和新进展[J].世界华人消化杂志,2016,24(35):4621-4633.
[3]姜安丽.新编护理学基础[M].第2版.北京:人民卫生出版社,2012:392-393.
[4]宋丽,袁伟秀,米卫东.丙泊酚用于慢诱导纤维支气管镜引导经鼻气管内插管术的适宜效应室浓度探讨[J].解放军医学院学报,2016,37(3):242-245.
[5] Wangensteen O H,Paine J R.Treatment of acute intestinal obstruction by suction with the duodenal tube[J].J Am Med Assoc,1933,101(20):1532-1539.
[6] Hu J X,Li L L,Dai F,et al.Clinical observation of radical total gastrectomy without postoperative gastrointestinal decompression in elderly patients with gastric cancer[J].IJNSS,2015,2(1):47-51.
[7] Pacelli F,Rosa F,Marrelli D,et al.Naso-gastric or naso-jejunal decompression after partial distal gastrectomy for gastric cancer. Final results of a multicenter prospective randomized trial[J].Gastric Cancer,2014,17(4):725-732.
[8] Feng F,Ji G,Li J P.Fast-track surgery could improve postoperative recovery in radical total gastrectomy patients[J].World J Gastroenterol,2013,19(23):3642-3648.
[9]王会英,王燕,邓艳,等.不同胃肠减压方式对胃癌根治术后患者胃肠功能恢复的影响[J].中华护理杂志,2010,45(11):1012-1013.
[10]刘莉,辛明珠,郑赛凤,等.利宁凝胶在食管癌患者留置胃管中的应用[J].中华护理杂志,2008,43(1):32-33.
[11]陆凌霞,宣晓琳.呋嘛液联合利多卡因表面麻醉在置胃管中的效果观察[J].中外医学研究,2013,11(19):168.
[12]姚文建,代月娥,万永灵.带管芯经鼻气管插管损伤性并发症的临床观察[J].四川医学,2013,34(7):940-941.
(收稿日期:2020-04-28) (本文编辑:何玉勤)
- 基于行为特征的河南入境韩国游客满意度研究
- 股东派生诉讼的法经济学分析
- 市场流通立法的基本原则探析
- 明清时期江西商人商业伦理精神的价值辨析
- 灰色营销的道德评价:营销人员异同
- 我国战略性贸易政策的实施风险
- 基于SWOT分析的地下超市营销策略研究
- 理性看待美元贬值对中国经济的影响
- 基于劳动力转移视角的劳务品牌建设
- 微型企业的就业促进作用
- 电子商务系统在旅游业的应用研究
- 电子商务虚拟物流研究趋向
- 城镇化中的农村市场消费特点
- 扩大农村消费需求的财政政策研究
- 民族地区农业产业链拓展对策研究
- 农民专业合作社的运行机制分析
- 风险资本与财务治理:基于融资契约的分析
- 全流通时代大股东股份减持的问题与对策
- 城市竞争力提升:从产业集群到产业品牌
- 第三方城市营销模型的构建与应用
- 我国企业价值评估中的相关问题研究
- 集群企业融资现状及政策需求分析
- 海外并购:中国企业如何应对美欧的反垄断挑战
- 母子公司股权关系对子公司定价行为的影响
- 面向产品的供应链成本核算体系构建研究
- dec.
- deca
- decade
- decadence
- decadences
- decadence's
- decadent
- drop the ball (on sth)
- drop the subject/drop it
- dropwise
- drop²
- drop¹
- drought
- droughted
- droughtier
- droughtiest
- droughtiness
- droughtinesses
- droughts
- drouths
- drove
- droved
- drove off
- droves
- drove²
- 惠我好音
- 惠戒其偏……惠偏不如无惠
- 惠房
- 惠抚
- 惠政
- 惠敏
- 惠教
- 惠文冠
- 惠斯通电桥
- 惠施
- 惠施五车
- 惠施以之辩给
- 惠明下书
- 惠更斯
- 惠更斯原理
- 惠札
- 惠来
- 惠栋
- 惠正
- 惠死庄杜口
- 惠毕
- 惠民
- 惠气
- 惠氣
- 惠沫枯涸