艾咏梅
【中图分类号】R471 【文献标识码】A 【文章编号】2095-6851(2020)11--02
甲状腺功能减退症又名“甲减”,是甲状腺功能异常所致,在当前妇科中相对常见,已然屈居妊娠糖尿病之下,属第二妊娠内分泌疾病。通常该种疾病的临床症状相对轻微,并无明显的特异性,在临床中往往被忽视,影响妊娠结局[1]。因此,临床需要及早加以治疗。故本次试验尝试对我院2019年1月至2019年12月间在我院进行救治的妊娠合并甲减者给予激素替代治疗,效果显著。现汇报如下。
1 资料与方法
1.1 临床资料
试验开展于2019年1月至2019年12月,研究主体是这一时间段内在我院收治的妊娠合并甲减孕妇40例,随机平分成观察A组和观察B组,年龄区别24—39岁,平均(30.23±2.12)岁;孕周27—36周,平均值(32.34±2.34)周。另择同期我院收治的20例健康者作为对照组,年龄区别25—38岁,平均(30.25±2.11)岁;孕周28—37周,平均值(32.32±2.36)周。三组患者基本资料间差异并不敏感(P>0.05),资料可比。试验征得医学伦理委员会认可,患者知情,家属在同意书上签字。
1.2 方法
观察A组与观察B组均接受激素替代治疗,口服左旋甲状腺素片,起初剂量为50—100ug/d,如果患者促甲状腺激素水平不足10mU/L,可更改初始剂量为100ug/d,然后每间隔3—4周检测患者外周血甲状腺功能指标,据此调整用药量,每天维持剂量是50ug/d,待患者促甲状腺激素水平低于3.0mU/L,每间隔6—8周,加以甲状腺功能检查。
1.3 观察指标
观察三组患者妊娠结局,以剖宫产、胎膜早破、羊水少、妊娠高血压为主的妊娠合并症;新生儿结局包括窒息、早产、低体重儿三项。
1.4 统计学处理
征用SPSS20.0软件分析研究数据,计量资料用均数±标准差()描述,t检验组间值;计数资料用百分比(%)表示,检验组间值;P<0.05,差异有统计学意义。
2 结果
2.1 对比三组患者合并症
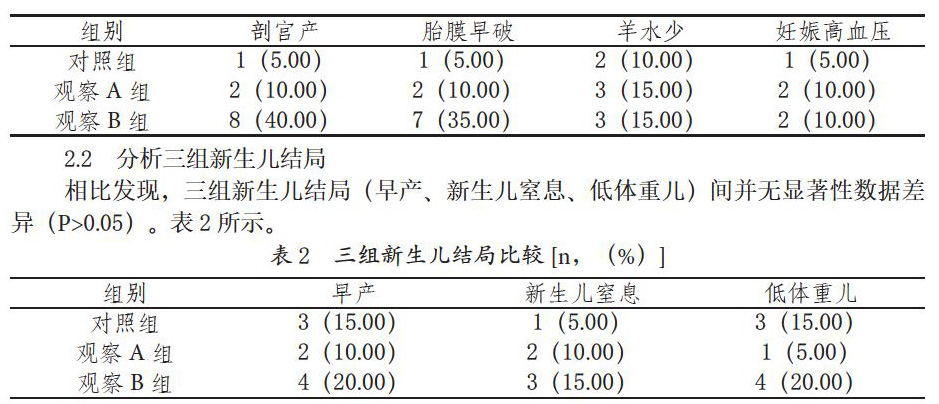
相比观察A组与对照组,观察B组病人的剖宫产机率更高;相比对照组,观察B组患者胎膜早破发生率明显更高,差异显著(P<0.05)。相比三组羊水少、妊娠高血压发生率,提示差异不敏感(P>0.05)。数据如表1所示。
3 讨论
甲减症可在一定程度上引起心血管系统、血液和神经系统疾病,一旦病情严重,亦可大大降低受孕率,而对于病情较轻的患者,临床往往需要通过治疗进行病情控制,但控制不及时,会大大提高孕妇不良妊娠结局[2]。
目前,激素替代治疗往往被用于甲减病人的救治中,通常情况下,妊娠期甲减症状并不明显,在有效控制下,可在很大程度上降低早产、子痫前期等病症的出现,提高流产机率[3]。妊娠亚临床加减在当前临床中相对常见,加上病情较为轻微,往往会被患者所忽视。但是有资料称[4]:妊娠期亚临床甲减会显著增多不良妊娠结局。对于亚临床甲减孕妇,临床多选择左旋甲状腺激素治疗,可显著提高血清水平,降低血清TSH与血脂水平,从而在很大程度上改善甲状腺功能,缓解机体代谢,转变不良妊娠结局。本文观察B组剖宫产率较其他两组更高,且观察B组胎膜早破率较对照组更高,差异显著(P<0.05),这说明激素替代治疗妊娠合并甲减者后,可大大改善机体甲减程度,转变妊娠不良结局。
总而言之,妊娠合并甲减病人经激素替代治疗可在很大程度上降低剖宫产与胎膜早破的发生风险,保证良好的甲状腺功能,维持机体甲状腺功能,保证良好妊娠结局,是理想的治疗方式,值得大力推广和应用。
参考文献
陈磊,陈萍,陈立平,等.激素替代疗法對妊娠合并甲状腺功能减退症患者妊娠结局的影响[J].医学理论与实践,2019,32(21):3499-3501.
戴婉波,李雪莲,初晓丽,等.激素替代疗法对妊娠合并甲状腺功能减退症患者妊娠结局的影响[J].吉林医学,2019,40(12):2814-2816.
冯小兰,袁晓玲,黄赞维,等.左旋甲状腺激素替代治疗妊娠期合并亚临床甲状腺功能减退对胎儿宫内发育及妊娠结局的影响[J].中国现代医生,2018,56(11):91-94.
陈娟文,周颖娴,陈丹霞.激素替代疗法对妊娠合并甲状腺功能减退症患者妊娠结局的影响[J].临床医学,2017,37(04):41-43.
- 对增强《概论》课教学实效性的思考
- 新中国成立七十周年法治建设的成就与经验
- 论土地经营权流转中农民权利的法律保护
- 中国地方政府信息共享:困境与对策
- 电子治理视域下的公民参与保障机制研究
- 浅谈我国的司法独立和司法监督
- 我国与伊斯兰国家文明交往障碍的消除
- 国际法与权力政治关系辨析
- 关于基层党组织“组织力”的概念界定
- 新时代关于加强基层机关作风建设的几点思考
- 道路自信在宣传思想工作中的具体实践
- “三严三实”的哲学意蕴
- 论十九大报告的政党现代化意义
- 面临新时代跨越百年 新征程思考创新党建
- 我国家庭生育意愿及影响因素探究
- 服务型社区治理策略探析
- 林业生态建设的重要性及发展路径探析
- 论高职院校图书馆阅读推广模式的创新和构建
- 创意纸艺艺术设计中存在的问题及对策
- 基于产业链视角的中国电气机械制造业优化升级研究`
- 我国居民的“税痛”程度和政府支出的抵消作用
- 人口老龄化对积极财政政策有效性的影响
- 恩格尔定律的悖论情形及其解释
- 超越论视域下资本主义全球化的本质批判及当代变化
- 社会主义公有制是建设现代化经济体系实现高质量发展的基础
- thrushlike
- thrust
- thrust-faulted
- thrust-faulting
- thrustfulness
- thrusting
- thrusts
- thrust sb/sth upon sb
- thrust²
- thrust¹
- thruway
- thruways
- thsauruses
- thud
- thudded
- thudding
- thuddingly
- thuds
- thug
- thuggeries
- thuggish
- thuggishly
- thuggishness
- thuggism
- thugs
- 穿心莲
- 穿戴
- 穿戴孝衣或纱
- 穿戴得非常整齐的样子
- 穿戴整齐漂亮
- 穿戴珠宝
- 穿戴盔甲
- 穿戴衣帽等
- 穿戴装扮
- 穿戴豪华的宾客众多
- 穿房入室
- 穿房入户
- 穿房入阁
- 穿扎
- 穿扮
- 穿拖鞋
- 穿换
- 穿掘
- 穿插
- 穿插交错
- 穿插关系
- 穿插法式
- 穿插语
- 穿文凿句
- 穿新衣走夜道——别人看不见