朱良梅?孔少云?李晓春

【摘要】目的 探討新生儿持续肺动脉高压死亡的常见危险因素。方法 回顾性分析50例新生儿持续肺动脉高压伴呼吸衰竭患儿的临床资料,50例患儿均需机械通气且均接受了一氧化氮吸入治疗。根据预后将其分为治愈组(38例)和死亡组(12例),收集患儿母亲、患儿的一般资料以及患儿肺动脉压、肺表面活性物质使用情况、呼吸机模式、治疗前后的动脉血气分析及并发气胸等资料,统计分析各因素与患儿死亡的关系。结果 死亡组高频呼吸机使用比例低于治愈组(P < 0.05)。死亡组合并气胸的比例高于治愈组(P < 0.05);死亡组血pH值及PaO2在一氧化氮吸入治疗后低于治愈组(P均< 0.05)。多因素Logistic回归分析提示,机械通气联合一氧化氮吸入治疗后动脉血PaO2值为影响新生儿持续肺动脉高压预后的独立危险因素(OR = 0.715,95%CI 0.525 ~ 0.973,P < 0.05)。结论 尽早使用高频呼吸机并联合一氧化氮吸入治疗,及时纠正低氧血症,维持正常动脉血PaO2可提高新生儿持续肺动脉高压的救治成功率,改善患儿预后。
【关键词】机械通气;高频振荡通气;一氧化氮吸入; 新生儿持续性肺动脉高压;
低氧血症;预后
Analysis of risk factors of death in neonates with persistent pulmonary hypertension Zhu Liangmei, Kong Shaoyun, Li Xiaochun. Department of Neonatology, Anqing Municipal Hospital Affiliated to Anhui Medical University, Anqing 246003, China
Corresponding author, Li Xiaochun, E-mail: Vlxc2002@ aliyun. com
【Abstract】Objective To explore the risk factors of death in neonates diagnosed with persistent pulmonary hypertension. Methods Clinical data of 50 neonates with persistent pulmonary hypertension complicated with respiratory failure were retrospectively analyzed. All neonates received mechanical oscillatory ventilation combined with nitric oxide (NO) inhalation. According to clinical prognosis, they were divided into the healing group (n = 38) and death group (n = 12). The general data of mothers and neonates, pulmonary artery pressure, pulmonary surfactant use, ventilator mode, arterial blood gas analysis before and after treatment and pneumothorax were collected. The relationship between various factors and neonatal death was statistically analyzed. Results The proportion of high-frequency oscillatory ventilator use in the death group was significantly lower than that in the healing group (P < 0.05). The proportion of pneumothorax in the death group was remarkably higher than that in the healing group (P < 0.05). After NO inhalation treatment, the pH value and PaO2 in the death group were significantly lower than those in the healing group (both P < 0.05). Multivariate Logistic regression analysis showed that PaO2 value of the arterial blood was an independent risk factor for clinical prognosis after mechanical oscillatory ventilation combined with NO treatment (OR = 0.715, 95%CI 0.525 - 0.973, P < 0.05). Conclusions Early use of high-frequency oscillatory ventilation combined with NO inhalation, timely management of hypoxemia and maintenance of normal arterial blood PaO2 can improve the success rate of treatment and improve the clinical prognosis of the affected neonates.
【Key words】Mechanical ventilation;High-frequency oscillatory ventilation;Inhalation of nitric oxide;
Persistent pulmonary hypertension of the newborn;Hypoxemia;Prognosis
新生儿持续肺动脉高压(PPHN)是指各种因素导致新生儿出生后肺血管阻力不能有效下降,肺动脉压力持续性增高,致心脏在动脉导管或心房水平出现右向左分流,临床上出现紫绀,表现为严重的难以纠正的低氧血症等[1]。PPHN是新生儿时期的一种严重疾病,据统计,在存活的新生儿中其发病率约2‰[2]。目前临床上治疗PPHN的措施有机械通气、使用肺表面活性物质(PS)、吸入一氧化氮、使用血管活性药物等,但PPHN仍对新生儿的生命造成严重威胁[3]。在本文中,笔者纳入50例PPHN患儿作为研究对象,该组患儿均需机械通气,且均接受了一氧化氮吸入治疗,回顾性分析其临床资料以探讨影响其不同预后的可能因素,为进一步提高PPHN救治成功率提供参考。
对象与方法
一、研究对象
选取我院新生儿科2014年1月至2019年12月收治的50例接受机械通气联合一氧化氮吸入治疗的PPHN患儿为研究对象,根据不同的预后将其分为死亡组及治愈组,死亡组12例、治愈组38例,病死率24.0%。早产儿共19例,小于32周早产儿4例、中期早产儿2例、晚期早产儿13例。其中死亡组12例中早产儿3例、足月儿9例;治愈组38例中早产儿16例、足月儿22例。2组患儿一般资料具可比性,见表1。
二、诊断标准
所有患儿均符合PPHN的诊断标准,PPHN的诊断标准依据第5版《实用新生儿学》及中华医学会儿科学分会新生儿学组《新生儿肺动脉高压诊治专家共识》的规定,即符合以下标准:有发生PPHN的高危因素,早期在辅助通气的情况下存在低氧血症,缺氧程度与肺部疾病严重程度不一致,动脉导管开口前(右上肢)的血氧分压明显高于动脉导管开口后(下肢)10 ~ 20 mm Hg(1 mm Hg?= 0.133 kPa)以上或两者的经皮血氧饱和度差> 10%,心脏彩色多普勒超声检查(彩超)证实存在肺动脉高压,同时有动脉导管或心房水平右向左分流的证据,并排除心脏先天性器质性病变[1, 4]。
三、治疗方法
所有患儿入我院新生儿科时日龄均小于1 d,
入院后通过临床表现及心脏彩超立即确诊为PPHN。所有确诊的患儿均在机械通气的基础上予以一氧化氮吸入治疗,初始浓度均为20 ppm,根据血气分析及经皮血氧饱和度、胸部X线片等逐渐调整呼吸机参数及一氧化氮浓度,同时积极给予抗感染、纠正酸中毒、维持体循环压力的治疗,部分患儿使用了PS,有并发气胸的患儿予以胸腔闭式引流等综合治疗措施。
四、评价指标
记录2组患儿入院时、一氧化氮吸入前、一氧化氮吸入后1 h的动脉血pH值、PaO2、PaCO2,比较2组患儿不同原发病百分比、窒息、合并氣胸例数、PS使用情况、呼吸机的使用模式等。
五、统计学处理
采用SPSS 15.0进行统计分析,符合正态分布的数据以表示,偏态分布数据用中位数(下四分位数,上四分位数)表示,计数资料用例(%)表示。2组间正态分布资料的比较采用t检验,偏态分布资料的比较采用Mann-whitney U秩和检验;计数资料的比较采用χ2检验或校正χ2检验。预后的影响因素分析采用Logistic逐步回归分析。P < 0.05为差异有统计学意义。
结果
一、不同预后组PPHN患儿临床资料比较
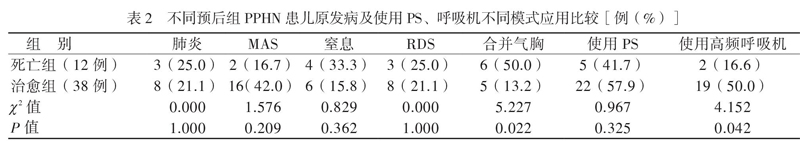
死亡组合并气胸的比例高于治愈组(P < 0.05);死亡组高频呼吸机(高频振荡通气)使用比例低于治愈组(P < 0.05)。在肺炎、新生儿胎粪吸入综合征(MAS)、窒息、新生儿呼吸窘迫综合征(RDS)等原发病及使用PS上2组比较差异均无统计学意义,P均> 0.05),见表2。
二、不同预后组PPHN患儿动脉血气分析比较
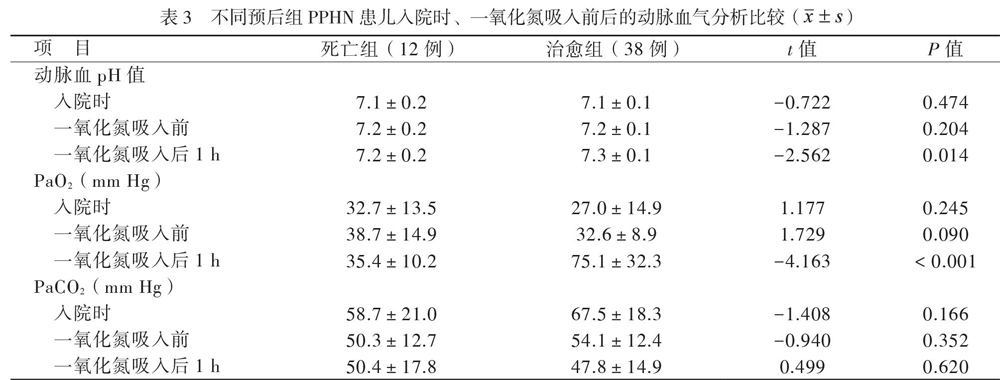
2组患儿的动脉血pH值在入院时、一氧化氮吸入前比较差异均无统计学意义(P均> 0.05),一氧化氮吸入后1 h死亡组动脉血pH值低于治愈组(P < 0.05)。2组患儿PaO2 在入院时、一氧化氮吸入前比较差异均无统计学意义(P均> 0.05),一氧化氮吸入后1 h死亡组PaO2低于治愈组(P < 0.05)。2组患儿PaCO2在入院时、一氧化氮吸入前、一氧化氮吸入后1 h PaCO2比较差异均无统计学意义(P均> 0.05),见表3。
三、影响PPHN患儿预后的多因素分析
以预后情况为因变量(赋值:死亡= 1,存活= 0),将使用高频呼吸机、合并气胸、一氧化氮吸入后1 h动脉血pH值、一氧化氮吸入后1 h PaO2值作为自变量纳入Logistic逐步回归分析,结果显示,一氧化氮吸入后1 h PaO2 值为影响预后的相关因素,PaO2值越低,患儿预后越差(B = -0.336,Wald χ2 = 4.544,P = 0.033,OR = 0.715,95%CI为0.525 ~ 0.973)。
讨论
PPHN是新生儿期危重症之一,起病隐匿,病情凶险,是导致新生儿死亡的主要原因,国外研究报道PPHN病死率约10% ~ 20%[5]。亚洲患儿的病死率也高达20.1%[6]。本文50例PPHN患儿,死亡12例,病死率达24.0%,与国内外研究结果基本一致。
PPHN是多种因素引发的一种临床综合征,临床上围生期有窒息、MAS、RDS、肺部感染、新生儿败血症、肺血管发育异常等疾病的新生儿容易发生PPHN[4]。肺动脉高压的病理改变主要为肺血管、组织间炎性改变和肺血管重构和血管增生[7]。本研究50例患儿中,以MAS占比最多,其次是肺炎、RDS和窒息。PPHN按发病机制有肺血管适应不良、肺血管发育不良以及肺血管发育不全3种形式,MAS、肺炎、RDS和窒息所致的PPHN均属于肺血管适应不良,肺血管阻力为可逆性,治疗效果相对较好,临床上也较多见。而肺血管发育不全和肺血管发育不良导致的PPHN相对少见,治疗效果差,抢救难度大。由于基层医院的医疗条件及诊断水平有限,很少对该病患儿进行尸体解剖,在病因判断上存在一定困难,也影响预后判断。有研究显示男性为PPHN发病的独立危险因素,这可能与男婴的肺成熟度比女婴低有关[8]。本研究中男性患儿共35例(70%),死亡组与治愈组男性患儿所占百分率比较差异无统计学意义,本研究样本量较小,存在一定局限性,需作大样本多中心研究进一步探讨。PPHN主要见于足月儿和过期产儿,早产儿亦可发病。发生PPHN的早产儿主要以中晚期早产儿为主。本研究中早产儿19例,小于32周早产儿4例,中期早产儿2例,晚期早产儿13例,与其他报道一致。早产儿较足月儿发病率低,但病死率高[9]。本研究中死亡组与治愈组的胎龄比较差异无统计学意义,但不排除样本量较小造成的影响。
PPHN的主要治疗目标是降低肺动脉压力,维持体循环血压,纠正右向左分流,改善氧合状态,降低病死率。目前机械通气和一氧化氮吸入是主要的治疗措施。常频通气在新生儿PPHN的治疗中发挥了重要作用。近年来高频通气被广泛应用,其中较常用的是高频振荡通气,其潮气量小,且到达肺泡的压力小,可减少肺损伤,治疗效果优于常频通气。高频通气联合一氧化氮吸入治疗PPHN效果优于单独使用高频通气或一氧化氮吸入[10]。但陈一欢等[11]的研究提示,高频呼吸机的使用不能降低PPHN病死率。本研究中治愈组高频呼吸机使用率高于死亡组,单因素分析具有统计学意义,但多因素Logistic回归分析无显示使用高频呼吸机能改善预后,但使用高频呼吸机能尽快纠正低氧血症。本研究中50例PPHN患儿在确诊的早期未见气胸,但在治疗过程中部分并发了气胸,可能与以下因素有关:①使用呼吸机;②MAS患儿较多,MAS容易并发气胸;③RDS患儿使用PS后肺顺应性好转,肺泡通气不均匀。死亡组与治愈组患儿并发气胸的发生率比较差异有统计学意义,提示并发气胸的患儿病死率高、预后差。故在机械通气过程中应实施肺保护策略,减少肺气漏发生率,降低病死率。高频通气对肺损伤小,肺气漏发生率低,是机械通气治疗PPHN的首选通气模式。
一氧化氮是目前唯一的高度选择性肺血管扩张剂,有研究显示吸入一氧化氮能明显改善低氧血症[12]。Dani等(2017年)报道,在欧美国家吸入一氧化氮也是PPHN治疗的重要措施,可以减低体外膜肺氧合技术的使用率。但目前无临床研究提示应用一氧化氮能显著降低PPHN患儿病死率,改善预后。本研究Logistic逐步回归分析显示,一氧化氮吸入后1 h PaO2 值为影响预后的相关因素,PaO2 值越低患儿预后越差,死亡组与治愈组患儿pH、PaO2、PaCO2 在一氧化氮吸入前无明显差异,pH、PaO2在一氧化氮吸入后1 h有差异,提示机械通气联合一氧化氮吸入治疗或可改善PPHN患儿PaO2和酸中毒状态,从而提高生存率。
总而言之,PPHN病死率高。早期使用高频通气联合一氧化氮吸入治疗有助于尽快恢复正常的PaO2,另外高频通气可减少机械通气过程中肺气漏发生率,从而提高PPHN患儿生存率,改善预后。本研究的例数较少,可能存在统计学偏倚,后续我们将扩大样本量做进一步的深入研究。
参 考 文 献
[1] 中华医学会儿科学分会新生儿学组;《中华儿科杂志》编辑委员会.新生儿肺动脉高压诊治专家共识. 中华儿科杂志,2017,55(3):163.
[2] 李宁, 陈红武, 张俊亮, 黄为民.新生儿持续肺动脉高压的危险因素分析.中国实用儿科临床杂志,2017,32(9):687-690.
[3] 连喜院, 李宏科, 万改红. 肺表面活性物质聯合持续性正压通气治疗新生儿持续肺动脉高压的疗效观察.中国妇幼保健,2016,31(17):3522-3524.
[4] 邵肖梅, 叶鸿瑁, 丘小汕. 实用新生儿学. 5版.北京:人民卫生出版社,2019:604-609.
[5] Omar SA, Salama H, Hail MA, Rifai HA, Bunahia M ,Kasem WE, Siddiqui FJ, Dilawar M, Yassin H, Masud F, Mohamed A, Mansour A. Effect of early adjunctive use of oral sildenafil and inhaled nitric oxide on the outcome of pulmonary hypertension in newborn infants. A feasibility study. J Neonatal Perinatal Med,2016(9):251-259.
[6] Nakwan N, Jain S, Kumar K, Hosono S, Hammoud M, Elsayed YY, Ariff S, Hasan B, Khowaja W, Poon WB. An Asian multicenter retrospective study on persistent pulmonary hypertension of the newborn: incidence, etiology, diagnosis, treatment and outcome. J Matern Fetal Neonatal Med,2020,33(12):2032-2037.
[7] 宋钊, 庞婷婷, 范右飞, 王玉林. IL-8与肺动脉高压大鼠血管重构和血管新生的关系.新医学,2013,44(7):508-512.
[8] 李晓艳, 申孟平, 宫红梅, 张冰, 贾冬梅.新生儿持续肺动脉高压的危险因素分析.临床肺科杂志,2015,20(6):1070-1073.
[9] 肖燕燕,韩玲. 新生儿持续肺动脉高压诊治. 中国实用儿科杂,2015,30(6):421-424.
[10] Pedersen J, Hedegaard ER, Simonsen U, Krüger M, Infanger M, Grimm D. Current and future treatments for persistent pulmonary hypertension in the newborn. Basic Clin Pharmacol Toxicol,2018,123(4):392-406.
[11] 陈一欢,蔡成,龚小慧,裘刚,胡勇,颜崇兵,魏东.一氧化氮吸入联合高频振荡通气治疗新生儿肺动脉高压疗效分析.中国新生儿科杂志,2015,30(2):117-120.
[12] Barrington KJ, Finer N, Pennaforte T, Altit G. Nitric oxide for respiratory failure in infants born at or near term. Cochrane Database Syst Rev,2017,1(1):CD000399.
(收稿日期:2020-11-10)
(本文编辑:洪悦民)
- 小学英语课堂的“源头活水”
- 译林《英语》单元整体教学实践例谈
- 让语文课堂充满生命的涌动
- 基于虚拟现实技术的3D游戏场景设计研究
- 数据加密技术在计算机安全中的应用
- 汽车涂装工艺中缩孔原因分析及解决措施
- 智能控制技术在车辆工程中的应用分析
- 基于双边市场理论进行第三方支付平台利润分析
- 央视综艺节目引导主流价值观的方法
- 谈论民族地区社会工作服务中心运行现状
- 青海黄南州藏传佛教寺院僧尼供养方式探析
- 基于经济发展新常态下健康养老产业的新机遇分析
- 广电传媒加强廉政文化建设的实践与思考
- 浅析海口石山镇火山古村落美术资源开发与文化遗产的保护
- 鸡鸣驿壁画艺术特色
- 妇产科护理工作中常见的安全隐患及防范对策探讨
- “互联网+”背景下智慧城市建设路径探析
- 无偿献血不良反应原因与预防护理
- 阿里巴巴的新零售领域的发展
- 大连市居民对男护士认可度的调查研究
- “体育+旅游”产业破解淡季旅游市场的对策研究
- 小议物理核心素养之“学生科学探究能力”的培养
- 乱花渐欲迷人眼浅教深调是真谛
- “互联网+”时代背景下计算机应用类课程教学模式的探究
- 如何把思政元素渗透到大学物理课堂
- cashability
- cashability's
- cashable
- cashableness
- cashablenesses
- cashablenesses'
- cashableness's
- cashaccount
- cashaccounting
- cash acˌcount
- cash acˌcounting
- cashagainstdocuments
- cash against documents
- cashandcarry
- cash and carry
- cash at bank
- cashatbank
- cash-back
- cashback
- cashbasis
- cash basis
- cash before delivery
- cashbeforedelivery
- cash book
- cashbook
- 日烟
- 日照
- 日照三竿
- 日照三竿子
- 日照安宅
- 日照市
- 日煲头
- 日珠
- 日珥
- 日班
- 日球
- 日理万几
- 日理万机
- 日理万机一日万机
- 日甚一日
- 日用
- 日用品
- 日用器具
- 日用家具很乱
- 日用起居
- 日用零星的货
- 日界线
- 日略
- 日痕
- 日瘦