耳郭痛点与慢性闭角性青光眼的关系
石集贤 谢天华
(江西医学院第一附属医院,南昌330006)
摘 要 探讨耳穴与青光眼的关系,应用大头针作为检测工具,按耳区针刺点顺序进行测定。结果,早期青光眼患者耳郭皮质下痛点出现率达100.0%,心区出现率91.6%;慢性期青光眼患者耳郭皮质下痛点出现率98.8%,心区出现率88.0%。对照组皮质下区出现率仅12.8%,心区出现率为37.5%。认为耳郭皮质下区和心区痛点强弱与青光眼患者眼压高低有密切关系,因此可作为青光眼早期诊断、判断病情、评价疗效、观察预后的重要指征。
主题词 青光眼,闭角型 耳穴,皮质下 耳穴,心在青光眼普查时,我们对被检者作眼压测定、视野检查、24小时眼压曲线等检查之外,还对其耳郭进行痛点测定,结果发现青光眼患者耳郭皮质下区和心区痛点明显,现将其观察结果及临床应用报道如下。
1 对象和方法
1.1 观察对象观察慢性闭角性青光眼病例共44例88眼,其中早期12例,男7例,女5例;年龄35~50岁。慢性期32例,男20例,女12例;年龄40~48岁。对照组(无青光眼者)11例,男6例,女5例;年龄38~58岁。共3组进行检测。
1.2 检测方法应用大头针作为检测耳郭痛点工具,每次专人检测。检测之前,对耳郭和大头针均用75%酒精消毒,每次顺序点按44个穴位进行测定(见图1),所得痛感,即作记录。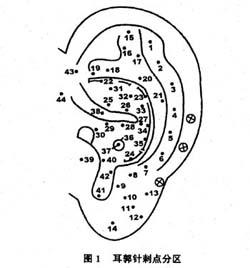
图1耳郭针刺点分区1.指2.腕3.肘4.肩5.肩关节6.锁骨7.颈8.枕9.额10.上额11.下额12.颊13.颏14.眼15.趾16.髁17.膝18.髋19.坐骨神经20.腹21.胸22.腰椎23.胸椎24.颈椎25.大肠26.小肠27.胃28.贲门29.食道30.口31.膀胱32.肾33.胆胰34.肝35.脾36.肺37.心38.膈39.内鼻40.咽喉41.内分泌腺42.皮质下区43.外生殖器尿道直肠44.耳峒毙员馓蚁傺子行У
1.3 疼痛程度划分无痛(-):反复针刺,均不痛或仅有与耳前部皮肤针刺感觉相同者。可疑(±):反复针刺,偶有轻度疼痛,痛点较耳前面部痛点明显。微痛(+):反复针刺,出现较多次轻度疼痛,皱眉或叫痛。较痛():反复针刺,每次均痛较重,病人叫痛,摆头、偏头、逃避针刺。剧痛():反复针刺,每次均有剧痛,大叫痛、偏头、全身发麻或拒绝针刺。
2 观察结果经观察发现早期青光眼患者,曾发作1~2次较高眼压(25~30mmHg),经降压药物治疗后,眼压降至正常或基本正常者,耳郭穴位检测皮质下区痛点100.0%,心区91.6%。慢性闭角性青光眼(均有1~2年青光眼病史,眼压时高时低,经药物治疗后眼压可降,有时不尽满意,容易复发)耳郭检测皮质下区痛点98.8%,心区痛点88.0%。对照组皮质下区痛点出现率仅12.5%,心区痛点出现率为40.0%。
经统计学处理早期青光眼患者与无青光眼患者相比U=12.5,P<0.01。慢性闭角性青光眼与无青光眼患者相比U=2.8,P<0.01。即青光眼患者皮质下区和心区痛点出现率与无青光眼者有非常显著的差异。
3 临床观察3.1 刺激痛点对眼压的即时作用在5例双侧青光眼患者的2个耳郭痛点进行针刺,30分钟后,观察针刺前后眼压的变化。另在5例双侧青光眼患者2个耳郭痛点,用0.25%普鲁卡因0.2ml注射至耳郭痛点皮下,1小时后观察眼压变化。显效:眼压下降8~10mmHg。有效:眼压下降5~6mmHg。无效:眼压下降不足2mmHg。结果见表1。
由表1得知,耳郭痛点针刺有效率达60%,穴注有效率40%。可认为刺激耳郭痛点对降低眼压有一定疗效。
3.2 耳郭痛点消失我们还观察到青光眼患者眼压在25~60mmHg者,耳郭均在皮质下区和心区有较痛()和剧痛()痛点,经手术或药物治疗后,眼压下降至7.7~17mmHg时,痛觉可减轻或消失,尤其手术之后降至正常者(9~21mmHg),痛点大都消失,见表2。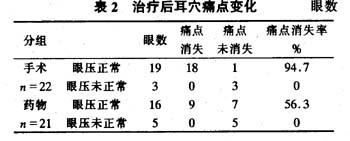
由表2得知,手术后眼压降至正常者,痛点消失率达94.7%;而药物治疗后眼压降至正常者,痛点消失率仅56.3%。4 病案举例例1:周××,男,46岁,主诉:双眼虹视、视朦、眼胀、头痛已4年。检查:双眼前房较浅,瞳孔散大约5mm,光反应迟钝,眼压右眼42mmHg,左眼42mmHg,诊断:双眼慢性闭角性青光眼。耳郭痛点测定,右侧皮质下区()、心区(),左侧皮质下区()、心区()。双眼Schcie氏手术治疗之后,双眼眼压降至正常,右眼7.79mmHg,左眼14.57mmHg,测耳郭痛点,双侧皮质下区(-),心区(-)。
例2:王××,男,57岁,主诉:左眼有虹视、眼胀头痛时常发作已7年。检查:左眼前房较浅,瞳孔略大,光反应略差。眼压:左眼30.39mmHg,右眼球已萎缩。诊断:左眼慢性闭角性青光眼。耳郭痛点测定左皮质下区(),心区(),右皮质下区(±),心区(±)。左眼行巩膜咬切虹膜根部切除术后,左眼眼压降至7.79mmHg,再测耳郭痛点,左、右侧皮质下区及心区均(-)。
5 讨论耳针治疗眼病已有两千年历史,如《灵枢·厥病》中说:"头痛甚,耳前后涌有热,泻其血"。我们根据这些启示,在普查青光眼时,同时进行耳针探测,结果发现耳郭皮质下区、心区与青光眼有密切关系。眼压高时皮质下区与心区痛点明显,眼压低时痛点减轻,眼压正常时痛点消失,并在耳郭皮质下区、心区针刺或穴注有一定降压作用。因此认为耳郭皮质下区与心区痛点可作为青光眼早期诊断、判断病情、评价疗效、观察预后一个重要指征。
慢性闭角性青光眼患者耳郭皮质下区、心区发生痛点的原理,我们认为青光眼患者的发病原因,除局部因素之外,还与大脑皮质的代偿机能失调有关,由于大脑皮质功能减退,导致皮质下中枢兴奋,再由经络的联系,而反映至耳郭皮质下区,故痛点明显。心区痛点发现率高,也与精神活动混乱有关。
(收稿日期:19990201,成平发稿)
(江西医学院第一附属医院,南昌330006)
摘 要 探讨耳穴与青光眼的关系,应用大头针作为检测工具,按耳区针刺点顺序进行测定。结果,早期青光眼患者耳郭皮质下痛点出现率达100.0%,心区出现率91.6%;慢性期青光眼患者耳郭皮质下痛点出现率98.8%,心区出现率88.0%。对照组皮质下区出现率仅12.8%,心区出现率为37.5%。认为耳郭皮质下区和心区痛点强弱与青光眼患者眼压高低有密切关系,因此可作为青光眼早期诊断、判断病情、评价疗效、观察预后的重要指征。
主题词 青光眼,闭角型 耳穴,皮质下 耳穴,心在青光眼普查时,我们对被检者作眼压测定、视野检查、24小时眼压曲线等检查之外,还对其耳郭进行痛点测定,结果发现青光眼患者耳郭皮质下区和心区痛点明显,现将其观察结果及临床应用报道如下。
1 对象和方法
1.1 观察对象观察慢性闭角性青光眼病例共44例88眼,其中早期12例,男7例,女5例;年龄35~50岁。慢性期32例,男20例,女12例;年龄40~48岁。对照组(无青光眼者)11例,男6例,女5例;年龄38~58岁。共3组进行检测。
1.2 检测方法应用大头针作为检测耳郭痛点工具,每次专人检测。检测之前,对耳郭和大头针均用75%酒精消毒,每次顺序点按44个穴位进行测定(见图1),所得痛感,即作记录。

图1耳郭针刺点分区1.指2.腕3.肘4.肩5.肩关节6.锁骨7.颈8.枕9.额10.上额11.下额12.颊13.颏14.眼15.趾16.髁17.膝18.髋19.坐骨神经20.腹21.胸22.腰椎23.胸椎24.颈椎25.大肠26.小肠27.胃28.贲门29.食道30.口31.膀胱32.肾33.胆胰34.肝35.脾36.肺37.心38.膈39.内鼻40.咽喉41.内分泌腺42.皮质下区43.外生殖器尿道直肠44.耳峒毙员馓蚁傺子行У
1.3 疼痛程度划分无痛(-):反复针刺,均不痛或仅有与耳前部皮肤针刺感觉相同者。可疑(±):反复针刺,偶有轻度疼痛,痛点较耳前面部痛点明显。微痛(+):反复针刺,出现较多次轻度疼痛,皱眉或叫痛。较痛():反复针刺,每次均痛较重,病人叫痛,摆头、偏头、逃避针刺。剧痛():反复针刺,每次均有剧痛,大叫痛、偏头、全身发麻或拒绝针刺。
2 观察结果经观察发现早期青光眼患者,曾发作1~2次较高眼压(25~30mmHg),经降压药物治疗后,眼压降至正常或基本正常者,耳郭穴位检测皮质下区痛点100.0%,心区91.6%。慢性闭角性青光眼(均有1~2年青光眼病史,眼压时高时低,经药物治疗后眼压可降,有时不尽满意,容易复发)耳郭检测皮质下区痛点98.8%,心区痛点88.0%。对照组皮质下区痛点出现率仅12.5%,心区痛点出现率为40.0%。
经统计学处理早期青光眼患者与无青光眼患者相比U=12.5,P<0.01。慢性闭角性青光眼与无青光眼患者相比U=2.8,P<0.01。即青光眼患者皮质下区和心区痛点出现率与无青光眼者有非常显著的差异。
3 临床观察3.1 刺激痛点对眼压的即时作用在5例双侧青光眼患者的2个耳郭痛点进行针刺,30分钟后,观察针刺前后眼压的变化。另在5例双侧青光眼患者2个耳郭痛点,用0.25%普鲁卡因0.2ml注射至耳郭痛点皮下,1小时后观察眼压变化。显效:眼压下降8~10mmHg。有效:眼压下降5~6mmHg。无效:眼压下降不足2mmHg。结果见表1。

由表1得知,耳郭痛点针刺有效率达60%,穴注有效率40%。可认为刺激耳郭痛点对降低眼压有一定疗效。
3.2 耳郭痛点消失我们还观察到青光眼患者眼压在25~60mmHg者,耳郭均在皮质下区和心区有较痛()和剧痛()痛点,经手术或药物治疗后,眼压下降至7.7~17mmHg时,痛觉可减轻或消失,尤其手术之后降至正常者(9~21mmHg),痛点大都消失,见表2。

由表2得知,手术后眼压降至正常者,痛点消失率达94.7%;而药物治疗后眼压降至正常者,痛点消失率仅56.3%。4 病案举例例1:周××,男,46岁,主诉:双眼虹视、视朦、眼胀、头痛已4年。检查:双眼前房较浅,瞳孔散大约5mm,光反应迟钝,眼压右眼42mmHg,左眼42mmHg,诊断:双眼慢性闭角性青光眼。耳郭痛点测定,右侧皮质下区()、心区(),左侧皮质下区()、心区()。双眼Schcie氏手术治疗之后,双眼眼压降至正常,右眼7.79mmHg,左眼14.57mmHg,测耳郭痛点,双侧皮质下区(-),心区(-)。
例2:王××,男,57岁,主诉:左眼有虹视、眼胀头痛时常发作已7年。检查:左眼前房较浅,瞳孔略大,光反应略差。眼压:左眼30.39mmHg,右眼球已萎缩。诊断:左眼慢性闭角性青光眼。耳郭痛点测定左皮质下区(),心区(),右皮质下区(±),心区(±)。左眼行巩膜咬切虹膜根部切除术后,左眼眼压降至7.79mmHg,再测耳郭痛点,左、右侧皮质下区及心区均(-)。
5 讨论耳针治疗眼病已有两千年历史,如《灵枢·厥病》中说:"头痛甚,耳前后涌有热,泻其血"。我们根据这些启示,在普查青光眼时,同时进行耳针探测,结果发现耳郭皮质下区、心区与青光眼有密切关系。眼压高时皮质下区与心区痛点明显,眼压低时痛点减轻,眼压正常时痛点消失,并在耳郭皮质下区、心区针刺或穴注有一定降压作用。因此认为耳郭皮质下区与心区痛点可作为青光眼早期诊断、判断病情、评价疗效、观察预后一个重要指征。
慢性闭角性青光眼患者耳郭皮质下区、心区发生痛点的原理,我们认为青光眼患者的发病原因,除局部因素之外,还与大脑皮质的代偿机能失调有关,由于大脑皮质功能减退,导致皮质下中枢兴奋,再由经络的联系,而反映至耳郭皮质下区,故痛点明显。心区痛点发现率高,也与精神活动混乱有关。
(收稿日期:19990201,成平发稿)

