周以明 余忠技 邱顺平 李志荣 王军
[摘要]目的 探讨床旁超声评价膈肌功能在机械通气撤机中的应用价值。方法 选取2018年1~9月我院收治的60例呼吸衰竭患者作为研究对象,根据撤机是否成功分为撤机成功组(47例)和撤机失败组(13例)。比较两组的右侧最大膈肌运动度(DE)和膈肌增厚分数(DTF),同时采用自主呼吸试验(SBT) 30 min 时测量超声右侧DE和DTF对呼吸衰竭患者撤机成功的预测价值。结果 撤机成功组的右侧DE和DTF均高于撤机失败组,差异有统计学意义(P<0.05)。右侧DE预测撤机成功的曲线下面积(AUC)为0.91,以1.23 cm为临界值的灵敏度为82.4%,特异性为57.8%;DTF预测撤机成功的AUC为0.87,以0.265为临界值的灵敏度为80.9%,特异性为71.3%。结论 膈肌超声指标右侧DE和DTF对机械通气撤机结果具有指导意义,值得临床推广应用。
[关键词]超声;机械通气;撤机;膈肌功能
[中图分类号] R563.8? ? ? ? ? [文献标识码] A? ? ? ? ? [文章编号] 1674-4721(2019)10(c)-0039-03
[Abstract] Objective To explore the application value of bedside ultrasound in evaluating diaphragm function in mechanical ventilation weaning. Methods Sixty patients with respiratory failure admitted to our hospital from January to September 2018 were selected as the study subjects, they were divided into successful weaning group (47 cases) and failure weaning group (13 cases) according to the success or not of weaning. The right maximal diaphragm motion (DE) and diaphragm thickening fraction (DTF) were compared between the two groups. Meanwhile, the predictive value of right DE and DTF on the right side of ultrasound in weaning patients with respiratory failure was measured at 30 minutes of spontaneous breathing test (SBT). Results The right DE and DTF of successful weaning group were higher than those of failure weaning group, the difference was statistically significant (P<0.05). The area under the curve (AUC) of the right DE predicted successful weaning was 0.91, with a sensitivity of 82.4% and a specificity of 57.8% at a critical value of 1.23 cm. DTF predicted that the AUC of successful weaning was 0.87, with a sensitivity of 80.9% and a specificity of 71.3% at a critical value of 0.265. Conclusion The diaphragmatic ultrasound indexes right DE and DTF have guiding significance for the results of mechanical ventilation, which are worthy of clinical application.
[Key words] Ultrasound; Mechanical ventilation; Weaning; Diaphragm function
临床上呼吸机机械通气治疗普遍应用,为危重症患者和呼吸衰竭患者的重要治疗手段。但长时间机械通气治疗,容易增加以膈肌及肺炎为主的呼吸肌萎缩等病症的发生率,增加患者及家属的身心及经济压力[1]。同时机械通气撤机困难的现象普遍存在[2-3],如何在恰当时机内撤离机械通气,是临床研究的难题。本研究旨在探讨床旁超声评价膈肌功能在机械通气撤机中的应用价值,现报道如下。
1资料与方法
1.1一般资料
选取2018年1~9月我院收治的60例呼吸衰竭患者作为研究对象,根據撤机是否成功分为撤机成功组(47例)和撤机失败组(13例)。撤机成功组中,男29例,女18例;年龄55~75岁,平均(62.03±1.25)岁;平均机械通气时间(5.42±1.24)d;平均ICU住院时间(6.58±1.34)d。撤机失败组中,男8例,女5例;年龄52~76岁,平均(62.14±1.62)岁;平均机械通气时间(5.34±1.25)d;平均ICU住院时间(6.64±1.62)d。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。所有患者及其家属均知情同意。本研究已经医院医学伦理委员会审核批准。
纳入标准:①血流动力学稳定者;②无发热症状者;③氧合指数>200 mmHg,吸入氧浓度(FiO2)<50%者;④呼气末正压在<5 cmH2O者;⑤原发病获得有效控制者。排除标准:①经鼻气管插管、无创机械通气、气管切开者;②非计划拔管(包括意外拔管和自行拔管)者;③既往有膈肌麻痹、胸部外伤、颈髓损伤、神经肌肉接头疾病、气胸及纵隔气肿等病史者;④肿瘤终末期患者或妊娠者;⑤纵隔气肿、气胸、胸腔闭式引流者;⑥年龄<18岁者。
1.2方法
所有患者入组后由临床医生根据情况采用自主呼吸试验(SBT)进行撤机,spont模式,FiO2为40%,压力支持(PS)6~8 cmH2O(根据气管插管的型号调整),呼气末正压为3 cmH2O。若SBT 2 h内患者出现呼吸频率>35次/min、血氧饱和度(SaO2)<90%、脉搏>140次/min或改变率≥20%、收缩压>180 mmHg或<90 mmHg、烦躁、呼吸困难、大汗应及时终止SBT,恢复SBT前呼吸模式及参数,予以呼吸支持。患者在2 h SBT开始30 min时由同一名医生(非撤机医生)进行超声检查评估膈肌功能。采用PHIIPSCX50型床旁彩超机(广东博信伟业医疗科技有限公司),2~5 MHz凸阵探头进行检测。检查方法:患者取仰卧位(床头抬高30°),将探头置于锁骨中线或腋前线与肋弓下缘交界处,以肝脏或脾脏作为膈肌透声窗,探头指向头侧及背侧,使声束到达并垂直于膈肌中后1/3部位,膈肌显示为一条宽的线样高回声带。在理想的二维图像基础上应用M型超声显示膈肌运动,M型超声取样线指向膈肌顶部并与长轴夹角<30°以获得右侧最大的膈肌运动度(DE),然后在腋中线与肋间腋前线处测定膈肌厚度,根据呼吸机流速曲线分别于吸气末和呼气末冻结图像后测量膈肌厚度,每次测量3个不同位点计算平均值,连续观察2个呼吸周期。吸气末膈肌厚度以DTei表示,呼气末膈肌厚度以DTee表示。
1.3观察指标及评价标准
比较两组的右侧最大膈肌运动度(DE)和膈肌增厚分数(DTF),同时采用SBT 30 min 时测量超声右侧DE和DTF对呼吸衰竭患者撤机成功的预测价值。①膈肌增厚分数(DTF)的计算公式为(DTei-DTee)/DTee×100%。②临床医生采PHIIPSCX50型床旁彩超机对所有患者SBT 30 min时或者失败时实施床旁超声测量记录右侧膈肌平均吸气末、呼气末膈肌厚度和平均膈肌运动位移,同时记录生理参数。决定是否撤机的医生对超声检查的结果不知情。撤机成功的判断标准:a.SBT成功,撤机,拔除气管插管;b.拔管48 h内无需辅助通气支持、再插管。撤机困难判断标准:a.SBT失败;b.拔管48 h内需辅助通气支持、再插管或死亡。
1.4统计学方法
采用统计学软件SPSS 22.0分析数据,计量资料以均数±标准差(x±s)表示,采用t检验;计数资料以率表示,采用χ2检验;绘制受试者工作特征(ROC)曲线确定各参数最佳临界值,并计算检验阈值,以P<0.05为差异有统计学意义。
2结果
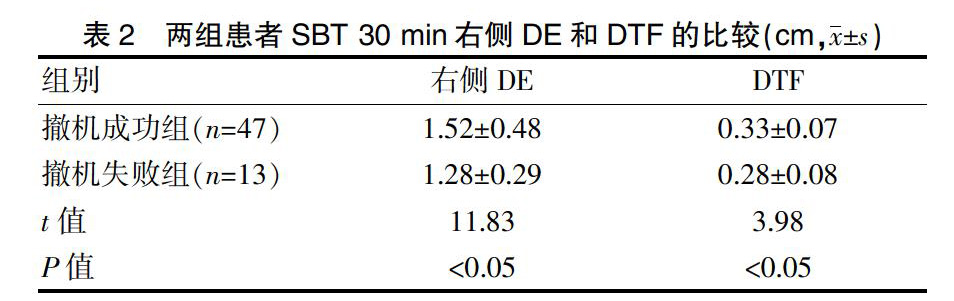
2.1两组患者SBT 30 min右侧DE和DTF的比较
撤机成功组的SBT 30 min右侧DE和DTF高于撤机失败组,差异均有统计学意义(P<0.05)(表1)。
2.2 SBT 30 min 时超声测量右侧DE和DTF对呼吸衰竭患者撤机成功的预测价值
以右侧DE和DTF行ROC曲线预测撤机成功的曲线下面积(AUC)分别为0.91和0.87,右侧DE以1.23 cm为临界值,灵敏度为82.4%,特异性为57.8%;DTF以0.265为临界值,灵敏度为80.9%,特异性为71.3%(图1,封三)。
3讨论
机械通气为有创治疗方式,是治疗危急重症的重要方法。机械通气时间增加及撤机困难对患者及其家属造成严重的心理负担和经济压力,患者住院死亡率呈上升的趋势。因此,患者原发病一旦得到有效控制,应及时撤离机械通气,对患者及其家属均具有重要意义[4]。本研究通过对超声评价膈肌功能指导机械通气撤机的灵敏度和特异性进行探讨,计算撤机成功的相关指标临界值,作为撤机新指标,超声评价膈肌功能有望成为指导撤机新的指标,与浅快呼吸指数(RSBI)、P 0.1等传统的撤机指标联合进行机械通气撤机的指导,可有效提升撤机成功率。将新旧撤机指标联合进行机械通气撤机的指导,可有效提升撤机成功率。
呼吸抑制、呼吸肌负荷过高、水电解质酸碱失衡、营养失衡、内源性呼气末正压以及机体供血不足、肺和胸腔的顺应性降低、呼吸负荷与呼吸机做工失衡、气道阻力变化均会对撤机困难造成影响。且众多理论研究显示,膈肌承担了大部分的吸气做工,在自主呼吸中具有重要作用[5]。膈肌功能障碍易造成患者机械通气时间延长,增加呼吸机相关并发症,同时机械通气也会对患者的膈肌功能造成影响[6-8]。12~18 h的机械通气会造成明显的膈肌收缩障碍及萎缩障碍,也称为呼吸机相关性膈肌功能障碍[9-11]。因此,膈肌功能障碍在机械通气患者中较为常见,患者机械通气时间增加,其膈肌功能障碍越发严重,具有时间依赖性[12-13]。机械通气撤機失败中膈肌功能障碍为最主要原因,但医师在患者通气治疗期间只注重疾病自身的治疗,对膈肌功能障碍没有全面的认识,不重视膈肌功能的调整与评价,造成膈肌功能障碍加重,最终导致机械通气撤机失败。因此,应对患者膈肌功能进行重点监测。膈肌功能常规评价方式包括磁共振成像(MRI)、CT、X线成像、膈肌电信号、膈肌电活动、跨膈压等方式。以上评价方式会给患者造成创伤,操作方法较为复杂,灵敏度和重复性差,临床上难以应用。超声技术因为具有应用范围广泛、重复性强、即时、快速、准确、便捷、无创等优势,床旁超声近年在临床危急重症患者中得到广泛应用。
床旁超声在膈肌功能评价中很少应用,尤其是撤机指导中。患者右侧膈肌与肝脏紧密贴合,左侧膈肌与脾脏紧密贴合,超声通过脾脏及肝脏可清晰观察到患者的膈肌。在超声检查中,膈肌表现为强回声带,可有效观察到膈肌的运动方式及厚度,采用M型超声可对采样线上膈肌运动情况进行有效探测,得到膈肌运动曲线,从而对患者膈肌运动幅度进行准确的判断。Cohn等[14]于1997年使用二维超声对膈肌厚度进行测量,以上测量结果与尸检结果进行比较,变异<0.2 mm,提示超声测量技术重复性强,准确度高[15]。因此,床旁超声技术评价患者膈肌功能效果显著,膈肌功能可以有效反映患者的自主呼吸能力。目前临床上进行机械通气撤机大部分是依据医师的主观经验,撤机策略规范性不高,临床上常使用的P 0.1、RSBI等撤机参数难以得到理想的结果,从而影响危急重症患者抢救的成功率及撤机成功率。国内关于应用床旁超声评价患者膈肌功能,并对机械通气撤机进行指导的研究较少。
本研究结果显示,撤机成功组的SBT 30 min右侧DE和DTF高于撤机失败组,差异均有统计学意义(P<0.05),提示良好的膈肌功能是撤机的保障。以SBT 30 min 时右侧DE和DTF行ROC曲线预测撤机成功的AUC分别为0.91和0.87,右侧DE以1.23 cm为临界值,灵敏度为82.4%,特异性为57.8%;DTF以0.265为临界值,灵敏度为80.9%,特异性为71.3%。提示超声评价患者膈肌功能对机械通气撤机成功具有重要作用。
综上所述,本研究通过分析旁超声评价膈肌功能预测撤机结果的价值,能以更快捷、安全、经济、方便、直观的超声技术评估撤机前患者的膈肌功能,通过探讨患者撤离呼吸机成功与膈肌功能之间的联系,使超声评估膈肌功能成为撤机的指导指标,与RSBI、P 0.1等传统撤机指标联合,便于对机械通气撤机进行更好的指导,从而提高撤机成功率。并对床旁超声技术评估患者膈肌功能进行推广,便于早期识别膈肌功能障碍。
[参考文献]
[1]田悦明,邹敏,张琪琪.ICU机械通气患者成功脱机拔管的影响因素分析[J].中国医药导报,2018,15(1):60-63.
[2]Esteban A,Frutos F,Tobin MJ,et al.A comparison of four methods of weaning patients from mechanical ventilation.Spanish lung failure collaborative group[J].N Engl J Med,1995, 332(6):345-350.
[3]Esteban A,Alía I,Ibanez J,et al.Modes of mechanical ventilation and weaning.A nation survey of Spanish hospitals.The Spanish lung failure collaborative group[J].Chest,1994, 106(4):1188-1193.
[4]Afessa B,Hogans L,Murphy R.predicting 3-day and 7-day ou-tcomes of weaning from mechanical ventilation[J]Chest,1999,116(2):456-461.
[5]Lerolle N,Guérot E,Dimassi S,et al.Ultrasonographic diagnostic criterion for severe diaphragmatic dysfunction after cardiac surgery[J].Chest,2009,135(2):401-407.
[6]Tobin MJ,Laghi F,Brochard L.Role of the respiratory muscles in acute respiratory failure of COPD:lessons from weaning failure[J].J Appl Physiol,2009,107(3):962-970.
[7]Gottesman E,McCool FD.Ultrasound evaluation of the paralyzed diaphragm[J].Am J Respir Crit Care Med,1997,155(5):1570-1574.
[8]Hudson MB,Smuder AJ,Nelson WB,et al.Both high level pressure support ventilation and controlled mechanical ventilation induce diaphragm dysfunction and atrophy[J].Crit Care Med,2012,40(4):1254-1260.
[9]Vassilakopoulos T,Petrof BJ.Ventilator-induced diaphragmatic dysfunction[J].Am J Respir Crit Care Med,2004,169(3):336-341.
[10]Grosu HB,Lee YI,Lee J,et al.Diaphragm muscle thinning in mechanically ventilated patients[J].Chest,2012,142(6):1455-1460.
[11]Levine S,Nguyen T,Taylor N,et al.Rapid disuse atrophy of diaphragm fibers in mechanically ventilated humans[J].N Engl J Med,2008,358(13):1327-1335.
[12]Bruells CS,Smuder AJ,Reiss LK,et al.Negative pressure ventilation and positive ventilation promote comparable levels of ventilation-induced diaphragmatic dyfunction in rats[J].Anesthesiology,2013,119(3):652-662.
[13]Kocis KC,Radell PJ,Sternberger WI,et al.Ultrasound evaluation of piglet diaphragm function before and after fatigue[J].J Appl Physiol,1997,83(5):1654-1659.
[14]Cohn D,Benditt JO,Eveloff S,et al.Diaphragm thickening during inspiration[J].J Appl Physiol,1997,83(1):291-296.
[15]Helzel MV,Grunze M.Quantitative determination of diaphragmatic motility using ultrasound.Comparison with pulmonary function test parameters and thoracic radiography[J].Rontgenblatter,1985,38(8):248-252.
(收稿日期:2019-03-11? 本文編辑:刘克明)
- 高考圆锥曲线最值问题常见类型及解法探究
- 移动教学背景下高职院校教学效果探讨
- 教育信息化与高校教学改革研究
- 思政教育融入高校会展专业课堂教学的创新与实践
- 数学解析几何解题与教学研究
- 构建四维度下综合发展的《税法》课程科学化教学改革
- 案例教学在会计信息化专业教育中的运用
- “互联网+教育”背景下高职课堂教学改革的趋势研究
- 《创新创业基础课程》慕课教学探讨
- “互联网+”时代会计高等教育改革路径探索
- 《国际服务贸易》课程教学思考和改革探析
- “产出导向法”对高职公共英语教学指导作用研究
- “互联网+”时代《计量经济学》SPOC的建设与应用分析
- 融入CDIO理念的《程序设计基础》实践课程改革探索
- 大型国企供应链金融平台模式研究与风险控制
- 新零售背景下零售终端物流配送策略选择
- 我国邮轮母港的规制现状与发展对策
- 合同诈骗罪中“以非法占有为目的”研究
- 59例老年人出境旅游纠纷民事诉讼案例分析及其建议
- 农户参保行为及影响因素研究
- 后现代女性主义语境下对中国女性主义实践的思考
- 校园食品安全法治问题思考
- “领雁工程”融入大学生党建工作创新研究
- 思想政治教育话语权功能研究
- 大学生诚信教育体系建设研究
- overblames
- overblaming
- overblanket
- overbleach
- overbleached
- overbleaches
- overbleaching
- overblind
- overblindly
- overblithe
- overboard
- overboastful
- overboastfully
- overboastfulness
- overboastfulnesses
- overboil
- overboiled
- overboiling
- overboils
- overboldly
- overboldness
- overboldnesses
- overbook
- overbooking
- overborrow
- 童真
- 童秃
- 童稚
- 童穉
- 童竖
- 童童
- 童第周
- 童羁
- 童羊
- 童羖
- 童肠
- 童艺
- 童芷苓
- 童蒙
- 童装
- 童观
- 童觿
- 童言无忌
- 童话
- 童话体小说
- 童话剧
- 童话片
- 童谣
- 童贞
- 童贩