张俊波

[摘要]目的 探讨血清C反应蛋白(CRP)、降钙素原(PCT)在急性胰腺炎诊治中的应用价值。方法 选取2017年2月~2019年2月我院收治的98例急性胰腺炎患者作为急性胰腺炎组,根据患者的病情程度将其分为轻症急性胰腺炎组(30例)和重症急性胰腺炎组(68例),另选取60例健康志愿者作为对照组。对急性胰腺炎组患者和对照组的血清PCT和CRP水平进行检测,并监测急性胰腺炎患者在入院第1、7天的PCT、CRP水平,分析PCT、CRP单独检测与联合检测诊断急性胰腺炎的价值。结果 急性胰腺炎组患者的血清PCT、CRP水平均高于对照组,差异有统计学意义(P<0.05);重症急性胰腺炎组患者入院第1、7天的血清PCT、CRP水平均高于轻症急性胰腺炎组,差异有统计学意义(P<0.05)。ROC曲线分析结果显示,血清CRP、PCT单独检测及联合检测诊断急性胰腺炎的灵敏度分别为69.39%、78.57%、97.96%,特异度分别为74.49%、80.61%、85.71%。结论 血清CRP与PCT检测在急性胰腺炎的早期诊断、治疗、严重程度分级以及评估病情发展程度中具有重要的临床应用价值,联合检测具有一定的诊断效能,可以为临床诊疗提供参考依据。
[关键词]反应蛋白;降鈣素原;急性胰腺炎;临床诊断;应用价值
[中图分类号] R657.5? ? ? ? ? [文献标识码] A? ? ? ? ? [文章编号] 1674-4721(2020)1(c)-0061-04
[Abstract] Objective To investigate the application value of serum C-reactive protein (CRP) and procalcitonin (PCT) in the diagnosis and treatment of acute pancreatitis. Methods A total of 98 patients with acute pancreatitis treated in our hospital from February 2017 to February 2019 were selected as the acute pancreatitis group. According to the patients′ condition, they were divided into mild acute pancreatitis group (30 cases) and severe acute pancreatitis group (68 cases). Another 60 healthy volunteers were selected as the control group. The serum PCT and CRP levels in patients with acute pancreatitis and the control group were measured, and the the PCT and CRP levels of patients with acute pancreatitis on the first and seventh day after admission were monitored, and the value of PCT, CRP alone and in combination in the diagnosis of acute pancreatitis were analyzed. Results The serum levels of PCT and CRP in the acute pancreatitis group were higher than those in the control group, and the differences were statistically significant (P<0.05). The levels of serum PCT and CRP in severe acute pancreatitis group were higher than those in mild acute pancreatitis group on the first and seventh day after admission, the differences were statistically significant (P<0.05). ROC curve analysis showed that the sensitivity of serum CRP and PCT levels single and combined diagnosis of acute pancreatitis was 69.39%, 78.57%, and 97.96%, respectively, and the specificity was 74.49%, 80.61%, and 85.71%, respectively. Conclusion The detection of serum CRP and PCT plays an important role in the early diagnosis, treatment, severity grading and evaluation of the development of acute pancreatitis, combined detection has certain diagnostic efficacy, which can provide reference for clinical diagnosis and treatment.
[Key words] Reactive protein; Procalcitonin; Acute pancreatitis; Clinical diagnosis; Application value
急性胰腺炎是临床上常见的急腹症之一,其病因与过多饮酒、梗阻、胰腺外伤、感染和代谢性疾病等有关[1]。该病的主要临床症状为腹痛、恶心、呕吐、高热、血胰酶增高,病情轻者仅出现胰腺水肿,预后良好,但病情重者可出现胰腺出血坏死,引起感染、腹膜炎,甚至休克,病死率较高,严重影响患者的生命安全[2-3]。因此早期诊断并采取相应的措施进行治疗和控制继发性胰腺坏死与感染,对降低急性胰腺炎的死亡率显得尤其重要[4-5]。相关研究显示,临床上常用血清淀粉酶和脂肪酶进行检测,但无法预测胰腺炎的严重程度[6]。有研究报道[7-8],血清C反应蛋白(CRP)和降钙素原(PCT)水平在机体炎症反应和免疫系统调节中起着重要作用,并可用于急性胰腺炎疾病的诊断和鉴别。本研究选取我院收治的98例急性胰腺炎患者作为研究对象,旨在探讨血清CRP、PCT在急性胰腺炎诊治中的应用价值,现报道如下。
1资料与方法
1.1一般资料
选取2017年2月~2019年2月我院收治的98例急性胰腺炎患者作为急性胰腺炎组,根据患者的病情程度将其分为轻症急性胰腺炎组(30例)和重症急性胰腺炎组(68例),另选取60例健康志愿者作为对照组。纳入标准:①患者经临床诊断、病理学和影像学检查确诊符合急性胰腺炎病症[9];②患者血清淀粉酶水平高于正常上限值3倍以上;③患者知情且同意参与本次研究,并签署知情同意书。排除标准:①合并心肝肾等脏器功能障碍者;②哺乳或妊娠期女性;③精神障碍、沟通障碍、语言障碍者。
轻症急性胰腺炎组中,男19例,女11例;年龄22~73岁,平均(52.82±10.71)岁。重症急性胰腺炎组中,男39例,女29例;年龄23~73岁,平均(52.78±10.68)岁。对照组中,男41例,女19例;年龄22~72岁,平均(52.84±10.21)岁。三组研究对象的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已经我院医学伦理委员会审核批准。
1.2方法
急性胰腺炎组患者与对照组受试者均于清晨抽取空腹静脉血,3000 r/min高速分离10 min,留上清液于-80℃条件下待检,采用巴迪泰(广西)生物科技有限公司生产的A5000型全自动干式免疫荧光分析仪,通过双抗体夹心免疫发光法检测血清PCT、CRP水平。
所有急性胰腺炎患者均在入院第1、7天分别检测血清PCT、CRP水平,并分析PCT、CRP单独检测与联合检测诊断急性胰腺炎的价值。
1.3统计学方法
采用SPSS 22.0统计学软件对数据进行分析,计量资料以均数±标准差(x±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,应用ROC曲线分析不同检测方法的诊断效能,以P<0.05为差异有统计学意义。
2结果
2.1急性胰腺炎组与对照组血清PCT、CRP水平的比较
急性胰腺炎组患者的血清PCT、CRP水平均高于对照组,差异有统计学意义(P<0.05)(表1)。
2.2轻症急性胰腺炎组与重症急性胰腺炎组患者入院第1、7天血清PCT、CRP水平的比较
重症急性胰腺炎组患者入院第1、7天的血清PCT、CRP水平均高于轻症急性胰腺炎组,差异有统计学意义(P<0.05)(表2)。
2.3血清PCT、CRP单独检测与联合检测诊断急性胰腺炎的价值
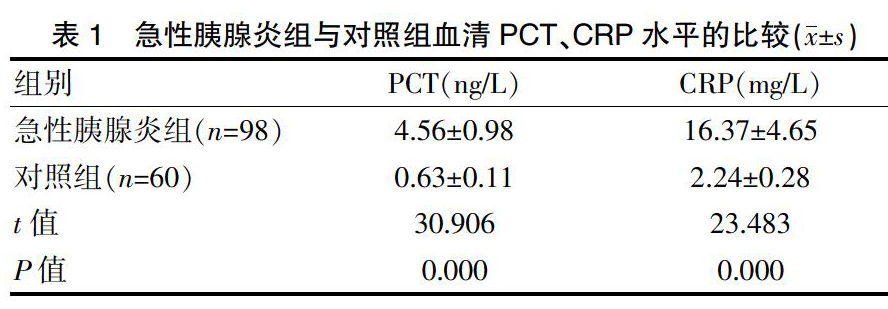
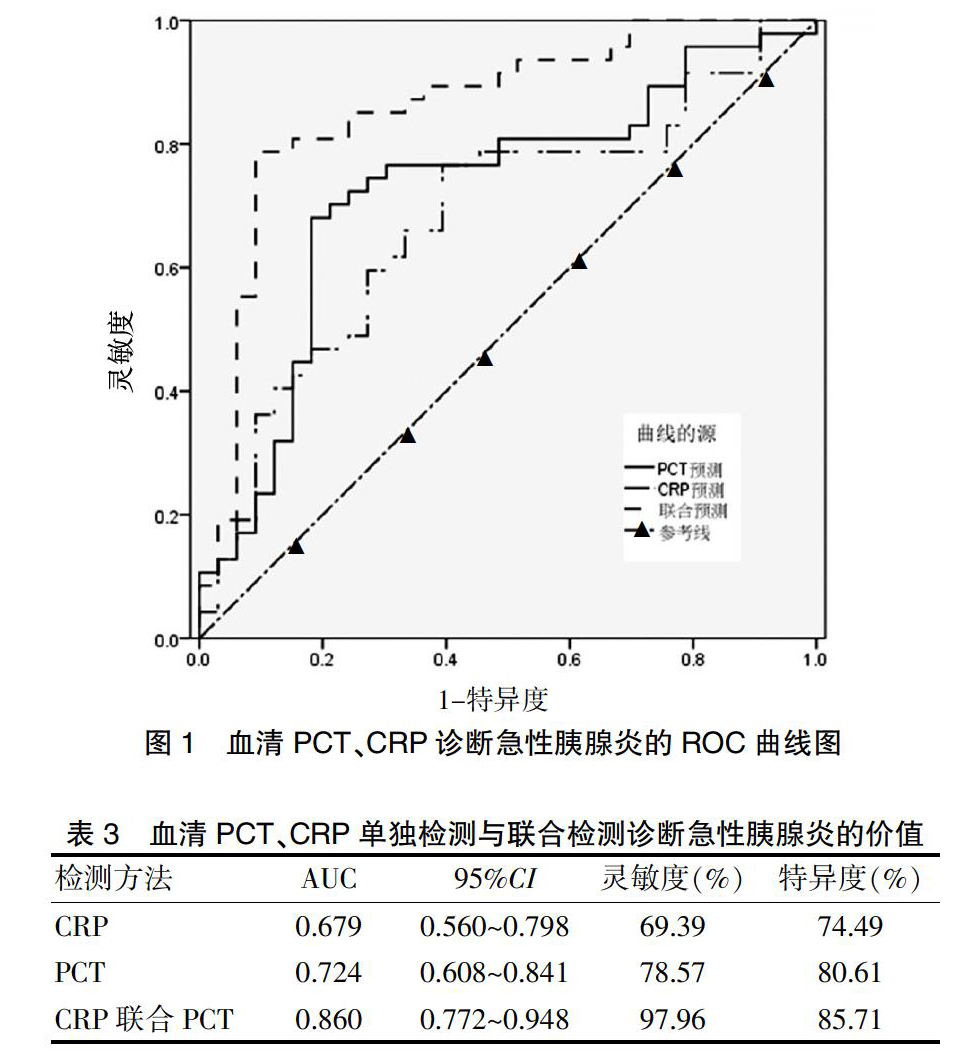
因变量为分类二变量,健康志愿者标记为0,急性胰腺炎患者标记为1,自变量为对照组血清CRP、PCT和急性胰腺炎患者入院第7天的血清CRP、PCT。ROC曲线分析结果显示,CRP、PCT单独检测及CRP联合PCT检测的灵敏度分别为69.39%、78.57%、97.96%,特异度分别为74.49%、80.61%、85.71%(图1、表3)。
3讨论
急性胰腺炎是临床上常见的腹部疾病,是由多种因素导致胰腺内的胰酶被激活后引起胰腺组织出现水肿、消化、出血、坏死等炎症反应[10]。近年来其发病率逐年升高,而大部分急性胰腺炎患者病情具有自限性,且预后良好,致死率在5%左右[11]。少数的急性胰腺炎患者常并发全身炎症反应、无菌性坏死、感染性坏死、脓肿、多器官衰竭等,预后较差,致死率高达25%,严重威胁患者的生活质量和生命安全[12]。因此及时准确地诊断、监测急性胰腺炎的病情变化,在急性胰腺炎病情严重程度分级分型与治疗、预后中具有重要的临床意义[13]。相关研究显示[14],传统诊断急性胰腺炎的实验室指标主要为血清淀粉酶和脂肪酶,但该指标也常见于胆石症、急性阑尾炎、消化道溃疡等疾病中,且血清淀粉酶、脂肪酶指标尚缺乏特异性,急性胰腺炎患者的血清淀粉酶变化与病情严重程度无对应关系,无法单独使用血清淀粉酶指标评估并诊断急性胰腺炎患者的病情变化。
相关研究报道[15],血清PCT联合CRP检测可用于急性胰腺炎患者的诊断、治疗、病情发展、严重程度分级和预后评估,在急性胰腺炎的发病机制中具有重要意义。张剑等[16]的研究显示,应用血淀粉酶、胰脂肪酶、CRP和PCT联合检测可有效提高急性胰腺炎患者的临床诊断率,临床价值显著。同时吕小华等[17]的研究报道,血清PCT和CRP联合检测对高脂血症性急性胰腺炎患者的預后评估具有重要的临床价值。鉴于此,本研究选取98例急性胰腺炎患者与60例健康志愿者作为研究对象,探讨血清CRP、PCT在急性胰腺炎诊治中的应用价值。本研究动态观察患者入院第1天和入院第1、7天的血清PCT、CRP水平,结果显示,急性胰腺炎组患者的血清PCT、CRP水平均高于对照组,差异有统计学意义(P<0.05);重症急性胰腺炎组患者入院第1、7天的血清PCT、CRP水平均高于轻症急性胰腺炎组,差异有统计学意义(P<0.05)。血清PCT是一种降钙素前体,且是一种蛋白质,其在特异性蛋白酶的作用下裂解为氨基端肽、羧基端肽;而PCT水平的高低与真菌、细菌、寄生虫感染以及多脏器功能衰竭、脓毒症息息相关,在机体正常状态下,甲状腺C细胞主要负责分泌PCT,当机体出现感染时,PCT分泌增加,水平增高,短期内达到峰值;在炎症得到控制后,水平降低。本研究结果提示,急性胰腺炎患者PCT水平高于健康志愿者,且重症胰腺炎患者血清PCT水平高于轻症胰腺炎患者,血清PCT指标可作为胰腺炎的诊断血清学指标,为早期诊断、预后评估急性胰腺炎的病情严重程度和感染性全身炎症反应的活跃程度提供重要的临床参考价值。
目前,急性胰腺炎的早期具体发病机制尚不明确,有研究显示[18],细胞因子在急性胰腺炎局部和全身炎症反应中具有重要作用,是导致胰腺坏死和引起多器官衰竭的重要因素。血清CRP是肝脏合成的急性相反应蛋白,当正常机体感染时,其水平升高,在1~2 d时达到峰值,对症治疗后迅速降低并恢复正常水平。本研究中,将急性胰腺炎患者入院第7天的血清CRP、PCT作为自变量进行ROC曲线分析,结果显示,急性胰腺炎患者的血清CRP、PCT及CRP联合PCT诊断的灵敏度分别为69.39%、78.57%、97.96%,特异度分别为74.49%、80.61%、85.71%。相关研究也显示[14],单独检测PCT或CRP水平对急性胰腺炎患者的诊断敏感度和特异度较差,而CRP联合PCT检测诊断急性胰腺炎的灵敏度和特异度较高,不易发生漏诊,与本研究结果一致。
综上所述,血清CRP与PCT检测在急性胰腺炎早期诊断、治疗、严重程度分级以及评估病情发展程度中具有重要的临床应用价值,两者联合检测具有较高的诊断效能,可以为临床诊疗提供一定的参考依据。
[参考文献]
[1]王助衡,张静,周冠华.急性胰腺炎的治疗进展[J].医学综述,2017,23(1):91-94.
[2]朱美冬,罗运权.中西医治疗重症急性胰腺炎的研究进展[J].临床肝胆病杂志,2017,33(1):188-193.
[3]郑丹,蒋永泼,张胜,等.高脂血症重症急性胰腺炎的临床特征分析[J].浙江医学,2017,39(22):2002-2004.
[4]王蓓蓓,廖山婴,聂胜利,等.老年急性胰腺炎患者的临床特点及预后研究[J].中国全科医学,2017,20(7):800-803.
[5]蒉乙文.通过分析血清糖蛋白2能从血清学角度进行重症急性胰腺炎的诊断及预后[J].临床肝胆病杂志,2017, 33(1):86.
[6]高娟,刘静.急性胰腺炎早期诊断中血清脂肪酶、淀粉酶、C反应蛋白联合检验的临床价值[J].现代消化及介入诊疗,2017,22(3):325-327.
[7]周玉庆,陈翔.急性胰腺炎患者PCT、CRP、WBC水平及其相關性分析[J].医学综述,2017,23(4):795-797.
[8]罗大林.急性胰腺炎患者PCT、D-乳酸及CRP与病情严重程度的相关性研究[J].检验医学与临床,2019,25(4):93-95.
[9]王鹏旭,尚东.急性胰腺炎的国内外主要指南分析[J].肝胆胰外科杂志,2017,29(1):1-5.
[10]汪俏妹,罗明武,肖冰.临床检验指标对急性胰腺炎并发症与预后的评估价值[J].广东医学,2017,38(14):2180-2183.
[11]奚锦要,朱永钦,朱永苹,等.重症急性胰腺炎中西医结合治疗进展[J].辽宁中医药大学学报,2017,19(6):113-116.
[12]芦波,薛华丹,赖雅敏,等.感染性坏死对急性胰腺炎不良预后的影响[J].中华消化杂志,2017,37(4):244.
[13]陈宏.CT、MRI对急性胰腺炎的诊断价值比较[J].中国CT和MRI杂志,2017,15(5):103-105.
[14]冯所远,符史健.血清淀粉酶、C反应蛋白、降钙素原与尿胰蛋白酶原激活肽联合检测对急性胰腺炎的诊断价值[J].中国普通外科杂志,2018,27(3):377-381.
[15]Liu C,Li M,Cao S,et al.Effects of HV-CRRT on PCT,TNF-α,IL-4,IL-6,IL-8 and IL-10 in patients with pancreatitis complicated by acute renal failure[J].Exp Ther Med,2017,14(4):3093-3097.
[16]张剑,魏殿军.血淀粉酶、胰脂肪酶、PCT、CRP联合检测在急性胰腺炎中的诊断价值[J].中国实验诊断学,2017, 21(5):778-780.
[17]吕小华,张中敏,宫巨月,等.CRP、PCT 检验在高脂血症性急性胰腺炎诊断中的应用价值及病程的关系研究[J].中国医药导刊,2017,19(1):85-86.
[18]蒋晓岚,杨帆,王春晖,等.高脂血症性急性胰腺炎血清细胞因子水平与病情严重程度的相关性[J].西部医学,2017,29(4):489-493.
(收稿日期:2019-07-02? 本文编辑:闫? 佩)
- 广电网络小区光纤入户与常见故障
- 中波发射机播出信号严重失真故障检修分析
- 中波发射台容易被忽视的问题
- 媒介融合背景下电视新闻传播的走向
- 医学期刊中的零被引论文特征分析
- 工程类科技期刊图表常见错误解析
- 电视新闻节目的“本土化”优势
- 媒介融合背景下西藏新闻采编工作的发展与挑战
- 安全生产类报刊编辑的专业素养
- 新媒体时代电视新闻编辑的创新路径
- 新媒体背景下县级电视台新闻记者如何做好社会类新闻的采访策划
- 新媒体环境下电视台形象包装原则分析
- 新媒体时代对期刊编辑的要求分析
- 网络背景下播音主持模式的创新研究
- 新媒体背景下电视新闻编辑转型道路之思考
- 自媒体时代下如何进行理性传播
- 新媒体场域中传统媒体的自我定位
- 数字阅读背景下出版编辑工作的转型思考
- 新媒体环境下电视节目主持人的个性化风格
- 电视节目创新原动力:体制机制创新
- 自媒体环境下新闻传播发展趋势
- 新媒体时代广播新闻采编策略分析
- 新闻编辑在“微语境”下的改变与反思
- 新媒体背景下电视主播能力的养成
- 新媒体时代电视台的转型与发展
- long-run
- long-running
- longs
- longs'
- long-serving
- longserving
- longshore drift
- longshore drifts
- longshoreman
- longshoremen
- long shot
- long sighted
- longsighted
- long-sighted
- long-sightedly
- long-sightedness
- long-sightednesses
- long standing
- long-standing
- long suffering
- long-suffering
- long-sufferingly
- long-sufferings
- longterm
- long-term
- 佛教指现实世界
- 佛教指虔诚的心意
- 佛教指高僧盘膝端坐着死去
- 佛教法器
- 佛教法相宗
- 佛教派别密宗
- 佛教界
- 佛教的一种因果报应说
- 佛教的创始人
- 佛教的历史
- 佛教的学说
- 佛教的庙宇
- 佛教的戒律
- 佛教的教义
- 佛教的教派或教法
- 佛教的经典
- 佛教禅宗和尚用来启发问题的现成语句
- 佛教禅宗的修行方法
- 佛教禅宗认为只有认识本心、显现本性,才可以成佛
- 佛教称人的身体
- 佛教称佛
- 佛教称佛、菩萨
- 佛教称僧徒逝世
- 佛教称入道的法门
- 佛教称六尘所构成的虚幻世界