樊春梅 吕艳红 米飞 于兆宝
【摘要】 目的 比较高通量血液透析与低通量血液透析治疗方法对慢性肾衰竭尿毒症患者病情的缓解情况。方法 48例慢性肾衰竭尿毒症患者, 采用奇偶分类法分为观察组和对照组, 每组24例。对照组采取低通量血液透析方法, 观察组采用高通量血液透析方法。比较两组患者临床指标(血肌酐、甲状旁腺激素、β2-微球蛋白)水平, 以及治疗期间出现的临床不良反应(感染、心力衰竭)发生情况。结果 透析前, 两组血肌酐、甲状旁腺激素、β2-微球蛋白水平比较, 差异无统计学意义(P>0.05);透析后, 观察组的血肌酐(228.39±76.98)μmol/L、甲状旁腺激素(245.43±34.93)μg/L、β2-微球蛋白(17.92±3.13)mg/L均低于对照组的(274.87±60.32)μmol/L、(298.43±98.41)μg/L、(29.43±5.34)mg/L, 差异具有统计学意义(P<0.05)。观察组中, 感染1例, 不良反应发生率为4.17%;对照组中, 感染3例, 心力衰竭3例, 不良反应发生率为25.00%;观察组不良反应发生率明显低于对照组, 差异具有统计学意义(P<0.05)。结论 利用高通量血液透析方式医治慢性肾衰竭尿毒症患者, 效果显著, 不良反应较少, 推行可靠。
【关键词】 尿毒症;高通量;超滤系数;感染率
DOI:10.14163/j.cnki.11-5547/r.2019.36.018
近些年来, 肾脏疾病患者的数量呈现明显的递增趋势, 特别是慢性腎衰竭尿毒症等疾病的人数逐年攀升[1]。医疗水平的进步为肾病患者的治疗带来了福音, 能够有效缓解患者病情, 延长寿命。血液净化是尿毒症最重要的治疗方法之一, 可净化血液。临床上, 关于原理相近的两种血液透析方法为高通量血液透析和低通量血液透析的治疗结果存在争议, 现以临床数据为参考分析, 报告如下。
1 资料与方法
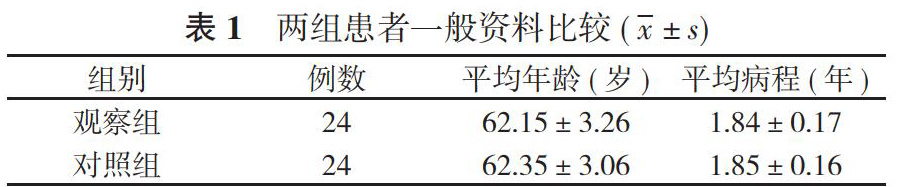
1. 1 一般资料 选取2016年6月~2018年6月本院收治的48例慢性肾衰竭尿毒症患者, 采用奇偶分类法分为观察组和对照组, 每组24例。两组的一般资料比较, 差异无统计学意义(P>0.05), 具有可比性。见表1。
1. 2 方法
1. 2. 1 对照组 采取低通量血液透析方法:超滤系数设定为5.5 ml/(h·mm hg)[2], 膜面积设定为1.3 m2。
1. 2. 2 观察组 采用高通量血液透析方法:超滤系数设定为40 ml /(h·mm hg)[3], 膜面积设定为1.3 m2。
1. 2. 3 其他方面 基础治疗:给予患者降糖药物控制血糖水平;以低盐、低脂、低磷为饮食原则, 进行饮食干预;使用铁制剂、促红细胞生成素等对症治疗;给予患者低分子肝素抗凝治疗。其他参数:血流速度50 ml/min、透析液流量500 ml/min[4]。时间<4 h, 透析2次/周。
1. 3 观察指标 由专人记录并比较两组患者临床指标(血肌酐、甲状旁腺激素、β2-微球蛋白)水平, 以及治疗期间出现的临床不良反应(感染、心力衰竭)发生情况。
1. 4 统计学方法 采用SPSS22.0统计学软件处理数据。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
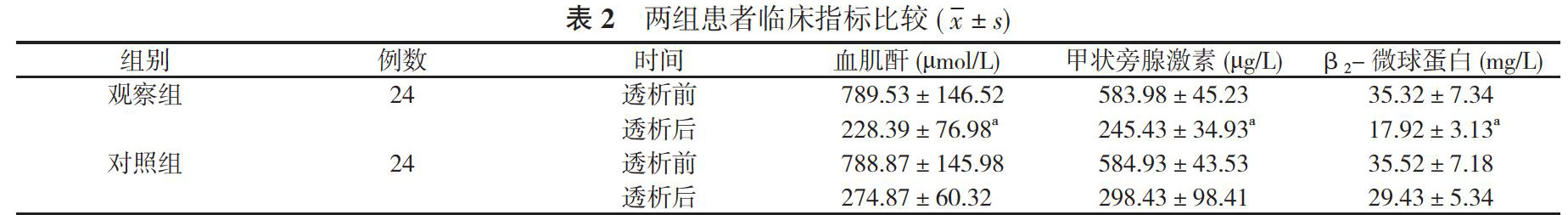
2. 1 两组患者临床指标比较 透析前, 两组血肌酐、甲状旁腺激素、β2-微球蛋白水平比较, 差异无统计学意义(P>0.05);透析后, 观察组的血肌酐(228.39±76.98)μmol/L、甲状旁腺激素(245.43±34.93)μg/L、β2-微球蛋白(17.92±3.13)mg/L均低于对照组的(274.87±60.32)μmol/L、(298.43±98.41)μg/L、(29.43±5.34)mg/L, 差异具有统计学意义(P<0.05)。见表2。
2. 2 两组患者不良反应发生情况比较 观察组中, 感染
1例, 不良反应发生率为4.17%;对照组中, 感染3例, 心力衰竭3例, 不良反应发生率为25.00%;观察组不良反应发生率明显低于对照组, 差异具有统计学意义(P<0.05)。
3 讨论
临床研究指出, 慢性肾衰竭尿毒症是一种人体肾脏功能严重受损时所导致的体内代谢紊乱综合征[5]。严重受损的肾脏无法将体内的代谢物及多余水分通过尿液及时排出体外, 有害物质在体内堆积, 给机体功能造成不良影响。现阶段, 严重肾功能受损患者主要依靠血液净化的方式来开展医治, 以延长患者的生存年限。血液透析治疗模拟人体肾小球的生理功能清除血液中小分子物质和中分子物质[6]。在一定程度上, 透析能够帮助患者清除体内有害物质, 改善患者身体功能, 改善病情。现阶段, 血液净化作为有创性治疗方法, 临床并发症时有发生, 严重时甚至会影响治疗效果。因此, 血液透析治疗给患者带来的病情缓解程度和治疗过程中出现的感染等问题是临床医务人员应该积极关注的问题。
血液透析过程中, 血液会以相同的速度通过透析器, 需及时补充置换液。低通量血液透析方法的局限性在于对血液的净化效果有限, 可净化中小型分子有毒物质, 但对大分子有毒物质的净化功能十分有限[7]。致使大分子有毒物质长期堆积, 并通过人体自身的血液循环游遍全身, 对病情的缓解程度有限。相比之下, 高通量血液透析利用高通量血液透析器进行操作, 以弥散、对流、吸附三种方式来进行血液净化, 高分子聚合膜疏水性能更佳, 以提高尿素运转技术和透析器的面积, 超滤系数更接近临床治疗标准, 其通透性善于过滤分子量在1000~12000D之间的溶质[8]。凭借高通量血液透析的这一特性, 其在临床使用过程中能够有效过滤出分子量更大的溶质, 有效清除尿毒症患者血液中的大分子毒素, 使得血液透析的效果更显著[9]。
本次研究结果显示, 透析后, 观察组的血肌酐、甲状旁腺激素、β2-微球蛋白水平均低于对照组, 差异具有统计学意义(P<0.05);观察组不良反应发生率明显低于对照组, 差异具有统计学意义(P<0.05)。从具体数值上看, 高通量血液透析治疗慢性肾功能衰竭尿毒症的效果更加显著, 不良反应也在可控范围内。此外, 高通量血液透析治疗在治疗时间和治疗成本方面具有明显的优势, 可以为患者提供更好的治疗体验, 节省治疗费用, 并减轻患者及其家属的经济负担。
综上所述, 治疗慢性肾衰竭尿毒症应优先考虑高通量血液透析, 可以提高透析效果, 减少不良反应的发生。
參考文献
[1] 李明然. 高通量血液透析与低通量血液透析对慢性肾衰竭尿毒症患者透析效果的比较分析. 中外女性健康研究, 2019(1):117-119.
[2] 武燕, 周芸. 高通量血液透析与血液透析滤过对慢性肾衰竭尿毒症期患者血液透析效果的比较. 临床医药文献电子杂志, 2018, 5(99):48-49.
[3] 张燕. 慢性肾衰竭尿毒症应用高通量血液透析与血液透析滤过进行治疗的临床效果比较. 中西医结合心血管病电子杂志, 2018, 6(26):162.
[4] 吴丽艳. 高通量血液透析与低通量血液透析治疗慢性肾衰竭尿毒症患者的效果对比评价. 中外女性健康研究, 2018(14):185-186.
[5] 周祖兰. 高通量血液透析与低通量血液透析对慢性肾衰竭尿毒症患者透析效果的临床比较分析. 临床医药文献电子杂志, 2018, 5(28):27-29.
[6] 常德新, 努尔比亚古丽·买提热依木. 高通量血液透析与低通量血液透析对慢性肾衰竭尿毒症患者透析效果的临床比较. 临床医药文献电子杂志, 2018, 5(17):41-42.
[7] 吴明珍. 高通量血液透析与血液透析滤过对慢性肾衰竭尿毒症患者透析效果的比较. 临床医药文献电子杂志, 2015, 2(23):4803-4806.
[8] 任海玲. 分析高通量血液透析与血液透析滤过对慢性肾衰竭尿毒症患者透析效果的对比. 临床医药文献电子杂志, 2015, 2(9):1663-1664.
[9] 易佳佳, 余彩华. 高通量血液透析和血液灌流联合血液透析在治疗终末期糖尿病肾病中的临床疗效分析. 中国医药指南, 2019(6):103-104.
[收稿日期:2019-03-20]
- 高校德育视域下的大学生沂蒙文化教育探析
- 企业调研下环境设计专业协同育人模式创建探索
- 新媒体视域下高校专家影像档案库的建立与传播
- 修辞叙事学视域下的记叙文写作教学评价研究
- 高校舞蹈编导专业学生学习方法探究
- 红色经典艺术在当代艺术教育中的价值与作用
- 简析中国古典诗词艺术歌曲的现代演绎
- 合唱指挥的人才培养渠道与方法分析
- 启发模式在少儿舞蹈教学中的有效性分析
- 浅析戏曲人物造型
- 浅论曲艺艺术之曲唱音乐的唱词与旋律对位关系
- 京剧程派名剧《锁麟囊》文本唱词英译研究
- 论析复排琼剧《张文秀》
- 浅谈戏曲表演的构想与形式
- 浅析秦腔《司马迁》戏曲舞美道具的设计
- 浅析王国维“悲剧三种”理论
- 用真情塑造戏曲不同人物
- 荀“韵”尚“舞”
- 当下戏曲创作中的改编现象探讨
- 浅谈新时期戏剧导演创新研究和发展
- 商业摄影的艺术性与艺术摄影的商业价值
- 文化自信视域下的戏曲传播发展意义
- 浅析李渔戏曲作品中女性形象的特色
- 浅析中国小剧场歌剧的发展现状及前景
- 新旧时代下的吃饭问题
- misgivingly
- misgivings'
- misgivings
- misgoverned
- misgoverning
- misgovernment
- misgovernments
- misgoverns
- misgrade
- misgraded
- misgrades
- misgrading
- misgraffed
- misgrounded
- misgrown
- misgrowth
- misguided
- misguidedly
- misguidedness
- misguidednesses'
- misguidednesses
- misguidedness's
- mishandle
- mishandled
- mishandles
- 高情雅致
- 高意
- 高慢
- 高懿
- 高戍
- 高户
- 高房
- 高扃
- 高扇
- 高手
- 高手、能手
- 高手匠人
- 高手医
- 高手,名流
- 高手,好手
- 高手,能手
- 高才
- 高才之士
- 高才之士或有远大理想的人
- 高才亦会有失误
- 高才低用
- 高才何必贵,下位不妨贤
- 高才卓识
- 高才博学
- 高才大学