张译心 陈薇 周丽佳
[摘要] 目的 研究GDM孕妇产前血糖情况与产后远期2型糖尿病发病率之间的关系。方法 方便选择2015年2月—2019年1月在该院产科进行产检及分娩的正常孕妇及妊娠期糖尿病(GDM)孕妇。前者为对照组,后者为研究组,各186例。研究组根据OGTT试验血糖(空腹血糖、服糖1 h血糖、服糖2 h血糖)异常指标项目数量分为A、B两个小组:A组为1项血糖值偏高;B组为2项及以上血糖值偏高。所有研究对象随访至产后1年并进行OGTT试验,统计并比较各组糖尿病发生率。结果 研究组(10.75%)及A组(6.93%)、B组(15.29%)的糖尿病发生率均显著高于对照组(2.15%)(P<0.05);A组、B组比较,B组糖尿病发生率(15.29%)显著高于A组(6.93%)(χ2=4.194,P=0.041)。结论 GDM孕妇产前血糖与产后糖尿病发生率存在一定相关性,产前血糖异常指标项目越多,则产后糖尿病发生率越高。
[关键词] 2型糖尿病;妊娠期;产后;血糖
[中图分类号] R5? ? ? ? ? [文献标识码] A? ? ? ? ? [文章编号] 1674-0742(2020)08(c)-0075-03
[Abstract] Objective To study the relationship between the prenatal blood glucose of GDM pregnant women and the long-term postpartum incidence of type 2 diabetes. Methods The study conveiently selected normal pregnant women and pregnant women with gestational diabetes mellitus (GDM) who had undergone obstetric examination and delivery in the hospital from February 2015 to January 2019. The former was the control group and the latter was the study group, each with 186 cases. The research group was divided into two groups A and B according to the number of abnormal index items of the OGTT test blood glucose (fasting blood glucose, 1 h blood glucose, 2 h blood glucose): Group A had 1 item with high blood glucose level; Group B had 2 items or higher blood glucose level. All the subjects were followed up to 1 year postpartum and the OGTT test was performed to count and compare the incidence of diabetes in each group. Results The incidence of diabetes in the study group (10.75%), group A (6.93%), and group B (15.29%) was significantly higher than that of the control group (2.15%) (P<0.05); comparison between group A and group B, group B The incidence of diabetes (15.29%) was significantly higher than that of group A (6.93%) (χ2=4.194, P=0.041). Conclusion There is a certain correlation between prenatal blood glucose and the incidence of postpartum diabetes in GDM pregnant women. The more indicators of abnormal blood glucose before delivery, the higher the incidence of postpartum diabetes.
[Key words] Type 2 diabetes; Pregnancy; Postpartum; Blood glucose
根據2017年国际糖尿病联合会(IDF)统计[1],妊娠期糖尿病(gestational diabetes mellitus,GDM)影响全球约14%的妊娠妇女,随着生活、工作习惯的改变及肥胖的流行,这一数据将持续增加。GDM是一种严重的妊娠期并发症,为既往无糖尿病的孕妇在妊娠期间发生的慢性高血糖表现。这种表现大部分原因是胰岛B细胞功能障碍后出现慢性胰岛素抵抗,从而引起糖耐量受损。GDM在超重或肥胖、高龄、糖尿病家族史等孕妇群体中的发病率较高,甚至与环境温度存在一定关联[2]。GDM孕妇通常会在分娩后得到好转或痊愈,但也可能会对母体及产儿的健康产生长期影响,例如增加心血管疾病、2型糖尿病等的发病率。该文通过研究2015年2月—2019年1月在该院产科进行产检及分娩的186例GDM孕妇,比较GDM孕妇产前血糖情况与产后远期2型糖尿病发病率之间的关系,为更好地防控GDM孕妇远期发生2型糖尿病提供参考依据。现报道如下。
1? 资料与方法
1.1? 一般资料
方便选择在该院产科进行产检及分娩的GDM孕妇。纳入标准:①GDM诊断[3]参考《2016年ADA指南:孕期糖尿病诊疗标准》,规定正常孕妇75 g OGTT试验3项血糖指标为空腹血糖(FPG)5.1 mmol/L,服糖1 h血糖(OGTT 1 hPG)10.0 mmol/L,服糖2 h血糖(OGTT 2 hPG) 8.5 mmol/L;②单胎活产分娩;③在孕期24~28周进行OGTT试验,同时登记孕妇基本信息,需病例资料完整,孕妇对该研究知情同意。排除标准:①存在糖尿病家族史;②合并有其他严重妊娠期并发症或合并症;③合并有严重脏器功能障碍者。纳入研究的GDM孕妇共186例,为研究组:年龄27~35岁,平均(29.82±5.13)岁,BMI指数(27.93±2.01)kg/m2,胎龄(25.62±0.93)周。常模筛选同期该院接诊的正常孕妇共186名,为对照组:年龄26~35岁,平均(29.71±5.20)岁,BMI指数(28.11±2.09)kg/m2,胎龄(25.83±0.71)周。两组一般资料差异无统计学意义(P>0.05),具可比性。该研究经该院伦理委员会批准实施。
1.2? 方法
研究组根据OGTT试验3项血糖(FPG、OGTT 1 hPG、OGTT 2 hPG)测定结果进一步分组:研究组(A)为其中1项血糖值偏高;研究组(B)为其中2项及以上血糖值偏高。所有研究对象随访至产后1年,根据《中国2型糖尿病防治指南(2017年版)》要求进行OGTT血糖检测及评价[4],记录各组糖尿病患者数量,统计糖尿病发生率,并用百分比表示。
1.3? 统计方法
采用SPSS 22.0统计学软件对数据进行分析,计数资料采用[n(%)]表示,进行χ2检验,P<0.05 为差异有统计学意义。
2? 结果
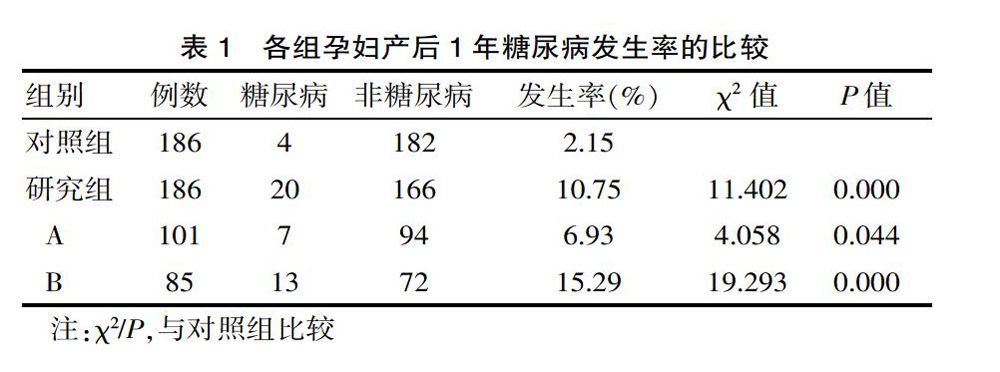
研究组及A、B小组的糖尿病发生率均显著高于对照组,差异有统计学意义(P<0.05);A、B小组比较,B组糖尿病发生率显著高于A组,差异有统计学意义(χ2=4.194,P=0.041<0.05)。见表1。
3? 讨论
临床目前尚没有很好的GDM预防策略,给予GDM孕妇的建议除了生活方式(主要是饮食及运动)的干预以外[5],必要时需进行口服二甲双胍甚至注射胰岛素等治疗,而这些外源性用药对于母婴的远期安全性仍值得探究[6]。为了减少GDM孕妇远期2型糖尿病的发病率,必须寻找安全、有效且易于管理的GDM防控策略。最近有学者[7]探索了血糖生成指数(GI)联合血糖生成负荷(GL)用于提高GDM孕妇餐后血糖反应的预测准确性,使GDM得到更好地个性化治疗。但需要指出的是“防重于治”,通过分析GDM孕妇的血糖情况、类型等远期患有2型糖尿病的高危因素,可以对GDM进行提前预防。有学者[8-9]通过研究发现,产妇年龄、孕前BMI指数、糖尿病家族史与GDM孕妇产后2型糖尿病发病率之间存在密切关系,可作为独立危险因素。而产后积极锻炼可作为保护性因素,使GDM孕妇产后2型糖尿病的发病率降低。杨幼林等[10]将所有危险因素概括为妊娠前、妊娠中及产后因素,建议根据不同阶段高危因素特点分别采取针对性的干预措施,尽量减少甚至避免GDM孕妇产后出现2型糖尿病。
GDM孕妇实现早期诊断、提前干预的可行办法为检测糖化血红蛋白(HbA1c)水平[11],也有学者[12]将其联合总抗氧化能力(TAC)、果糖胺(FRU)及性激素结合球蛋白(SHBG)实现GDM的早诊断、早治疗。对于评测GDM孕妇远期2型糖尿病的发病率与产前各血糖值之间的相关性,临床相关研究较少。徐明彤等[13]通过前瞻性队列研究2型糖尿病发病前患者血糖、胰岛素敏感性和胰岛素分泌的变化,其研究對象为6 538名基线无糖尿病的受试者。结果显示糖尿病发病前3年空腹血糖和糖负荷后2 h血糖逐渐升高,胰岛素敏感性则逐渐下降,胰岛素分泌呈先增加后降低的现象。说明2型糖尿病与发病前血糖代谢变化是存在明确相关性。Sesmilo G等[14]同样研究得出妊娠早期空腹血糖可作为GDM发生率和不良妊娠结局的预测指标。
该次研究以186例GDM孕妇为研究对象,探讨产后2型糖尿病与孕前血糖变化之间的关系。根据孕前OGTT试验血糖(空腹血糖、服糖1 h血糖、服糖2 h血糖)异常指标项目数量进行分组。结果得出研究组(10.75%)及A组(6.93%)、B组(15.29%)的糖尿病发生率均显著高于对照组(2.15%)(P<0.05);A组、B组比较,B组糖尿病发生率(15.29%)显著高于A组(6.93%)(χ2=4.194,P=0.041)。因此,GDM孕妇产前血糖与产后糖尿病发生率存在一定相关性,产前血糖异常指标项目越多,则产后糖尿病发生率越高。李璐等[15]进行相关研究,其根据孕前OGTT试验血糖情况进一步细分:1项异常组、2项异常组、3项异常组,孕妇远期2型糖尿病发病率3项异常组最高(45.23%),其次为2项异常组(3.70%)、1项异常组(2.28%)。可见其得出的GDM孕妇远期2型糖尿病发病率与该次研究结果有所不同,这可能与孕妇自身文化程度、生活方式、产后积极控制等因素密切相关。
综上所述,在远期临床干预GDM孕妇过程中需注意产前及产后不同阶段的血糖变化,不仅需要检测空腹血糖,还要进行餐后血糖的测定,如此方能对孕产妇的血糖情况做到很好的评估,有助于预测产后远期2型糖尿病的发病率。孕前血糖异常指标项目数量越多,越是需要提前干预,通过合理饮食、合理运动及其他系统化管理能够对降低2型糖尿病发病率产生积极作用。
[参考文献]
[1]? Plows JF,Stanley JL,Baker PN,et al.The Pathophysiology of Gestational Diabetes Mellitus[J].Int J Mol Sci,2018,19(11):E3342.
[2]? Su WL,Lu CL,Martini S,et al.A population-based study on the prevalence of gestational diabetes mellitus in association with temperature in Taiwan[J].Sci Total Environ,2020,714:136747.
[3]? 标准·方案·指南——2016年ADA指南:孕期糖尿病诊疗标准[J].中国全科医学,2018,21(1):40.
[4]? 中华医学会糖尿病学分会.中国2型糖尿病防治指南(2017年版)[J].中华糖尿病杂志,2018,10(1):4-67.
[5]? 张虹,蒋军,李长雨,等.孕期系统化管理对妊娠期糖尿病妊娠结局影响研究[J].中外医疗,2019,38(20):63-65.
[6]? 侯钦丽,余慧,董琦,等.不同孕周加用胰島素对妊娠合并糖尿病孕产妇妊娠结局的影响分析[J].临床和实验医学杂志,2020,19(2):190-192.
[7]? Pustozerov E,Tkachuk A,Vasukova E,et al.The Role of Glyc emic Index and Glycemic Load in the Development of Real-Time Postprandial Glycemic Response Prediction Models for Patients With Gestational Diabetes[J].Nutrients,2020, 12(2):E302.
[8]? 李敏怡.妊娠期糖尿病孕妇产后血糖异常的影响因素分析[J].糖尿病新世界,2018, 21(6):40-41.
[9]? 王玲.妊娠期糖尿病孕妇产后血糖异常相关危险因素Logistic回归分析[J].中国处方药,2019,17(9):4-5.
[10]? 杨幼林,赵荷兰,安利红,等.妊娠期糖尿病产妇产后糖尿病发生情况及危险因素研究[J].实用预防医学,2017,24(6):696-698.
[11]? 曹爱邡.糖化血红蛋白在筛查和诊断糖尿病中的价值[J]. 临床与实践,2019,5(11):44-46.
[12]? 张艳,高慧,苏妍.HbA1c、TAC、FRU及SHBG联合诊断对妊娠期糖尿病早诊断的临床价值[J].临床医学研究,2019, 42(11):1456-1458,1463.
[13]? 徐明彤,平凡,张彤.2型糖尿病发病前患者血糖、胰岛素敏感性和胰岛素分泌的变化:Whitehall研究[J].实用糖尿病杂志,2011,7(6):60-61.
[14]? Sesmilo G,Prats P,Garcia S,et al.First-trimester fasting glyc emia as a predictor of gestational diabetes(GDM) and adverse pregnancy outcomes[J].Acta Diabetol,2020,56(6):697-703.
[15]? 李璐,徐安平,夏勇,等.妊娠期糖尿病孕妇产后糖尿病发生的高危因子分析[J].中山大学学报:医学版,2018,39(4):626-630.
(收稿日期:2020-05-23)
- 包公传说
- 我国三大城市群发展质量评价研究
- 街巷长制让北京城市治理走向精细化
- 打造首都核心区的科技之路
- 中国道路的全球化进程
- 《资本论》的历史地位和当代价值
- 小镇里的“三大战役”
- 抓住疏解整治机遇提升社区六大功能
- 坚决打赢污染防治攻坚战
- 文化强国战略:传续中华民族的精神命脉
- 新时代国家发展战略运筹与实现路径
- 当好城市管理服务精细化的施工队长
- 各种反马克思主义思潮的实质
- 论潮流
- 传承弘扬马克思的伟大精神
- 恩格斯晚年对认识的辩证过程理论的深化和发展
- 当今中国仍然需要马克思主义
- 马克思主义研究与中国改革开放
- 警惕资本逻辑影响网络舆论导向
- 真理标准问题大讨论的时代启示
- 改革开放是我们党的历史上一次伟大觉醒
- 用好马克思主义这一强大思想武器
- 以“力”求强 以“贤”为政
- 雪山上的雄鹰
- 一通妻子来电
- non-darwinian
- non-darwinians
- nondatival
- nondeadly
- nondeaf
- nondeafened
- nondeafening
- nondeafeningly
- nondeafly
- nondeafness
- nondeafnesses
- non-debatable
- nondebatable
- nondebater
- nondebaters
- nondebating
- nondebilitating
- nondebilitation
- nondebilitations
- nondebilitative
- nondebtor
- non-debtor
- nondebtors
- nondecadence
- nondecadences
- 野死野葬,路死路埋
- 野氓
- 野气
- 野氛
- 野汉子
- 野浴
- 野海
- 野涂
- 野渡
- 野游
- 野游射猎
- 野火
- 野火烧不尽 春风吹又生
- 野火烧不尽,春风吹又生
- 野火燎过的茅草——蔫完
- 野火的灰烬
- 野炊
- 野燕麦
- 野燹
- 野父
- 野牛
- 野牛肏的
- 野牛闯进庙堂——像什么话
- 野牛闯进火海里
- 野物