彭方书 赵晓溪 吕燕
[摘要] 目的 探讨2型糖尿病合并高血压患者动态血糖与昼夜动态血压波动的关系。 方法 选择2015年6月—2019年6月江苏省太湖疗养院收治的96例2型糖尿病合并高血压患者为研究对象,根据血糖的变动幅度将其分为血糖高漂移组(42例)和血糖低漂移组(54例)。比较两组一般资料、血糖水平标准差(SDBG)、舒张压下降率(DBPF)以及收缩压下降率(SBPF),多元线性回归分析SBPF的相关影响因素,Spearman法分析SDBG与DBPF和SBPF相关性。 结果 血糖高漂移组糖尿病病程和SDBG高于血糖低漂移组,而SBPF和DBPF低于血糖低漂移组(均P < 0.05)。糖尿病病程和SDBG是SBPF的影响因素(P < 0.05)。血糖低漂移组SDBG与DBPF、SBPF呈负相关(r = -0.689、-0.579,P < 0.05)。 结论 2型糖尿病合并高血压患者的血糖波动与昼夜动态血压波动呈负相关,减少患者的血糖波动有利于维持患者的血压节律,在2型糖尿病合并高血压患者的治疗有一定临床参考价值。
[关键词] 2型糖尿病;高血压;动态血糖;昼夜动态血压;杓型血压
[中图分类号] R587.1 ? ? ? ? ?[文献标识码] A ? ? ? ? ?[文章编号] 1673-7210(2020)09(b)-0113-04
[Abstract] Objective To investigate the relationship between dynamic blood glucose and diurnal dynamic blood pressure fluctuation in type 2 diabetes mellitus with hypertension. Methods From June 2015 to June 2019, 96 cases with type 2 diabetes mellitus with hypertension who admitted to Taihu Sanatorium of Jiangsu Province were selected as the study subjects. According to the blood glucose fluctuation, they were divided into hyperglycemic drift group (42 cases) and hypoglycemic drift group (54 cases). General Information, standard deviation of blood glucose (SDBG), rate of diastolic blood pressure fall (DBPF) and rate of systolic blood pressure fall (SBPF) of the two groups were compared, and the relevant factors of SBPF were analyzed by multiple linear regression, and the correlation between SDBG, DBPF and SBPF were analyzed by Spearman method. Results The duration of diabetes and SDBG in hyperglycemic drift group were higher than those in hypoglycemic drift group, while SBPF and DBPF were lower than those in hypoglycemic drift group (all P < 0.05). The duration of diabetes and SDBG were the influencing factors of SBPF (P < 0.05). In hypoglycemic drift group, SDBG was negatively correlated with DBPF and SBPF(r = -0.689,-0.579, P < 0.05). Conclusion There is a negative correlation between blood glucose fluctuation and diurnal dynamic blood pressure fluctuation in patients with type 2 diabetes mellitus with hypertension. Reducing blood glucose fluctuation in patients is conducive to maintaining blood pressure rhythm, which has certain clinical reference value in the treatment of patients with type 2 diabetes mellitus with hypertension.
[Key words] Type 2 diabetes mellitus; Hypertension; Dynamic blood glucose; Diurnal dynamic blood pressure; Scoop type blood pressure
2型糖尿病是临床上较为常见的代谢性疾病之一,近年来其发病率和死亡率逐年增加,并且有年轻化趋势,对生命健康造成严重影响[1]。心脑血管疾病是2型糖尿病的主要并发症之一,也是2型糖尿病死亡的主要风险因素,80%的2型糖尿病死亡患者均存在心脑血管疾病,心脑血管并发症主要包括高血压、冠心病和动脉粥样硬化,其中2型糖尿病合并高血压患者的預后最差,死亡率最高[2]。血糖波动是糖尿病治疗的重要指标,是影响糖尿病患者并发高血压的重要指标[3]。昼夜动态血压节律异常是心脑血管疾病的主要危险因素,并且是心脑血管损伤和动脉粥样硬化的重要指标,与高血压患者心肌缺血和心律失常密切相关[4]。目前对于2型糖尿病合并高血压患者昼夜动态血压节律异常情况及其与血糖波动的关系仍然缺乏了解,本研究通过检测2型糖尿病合并高血压患者血糖波动情况及昼夜动态血压波动情况,旨在探究动态血糖与昼夜动态血压波动的关系,现报道如下:
1 资料与方法
1.1 一般资料
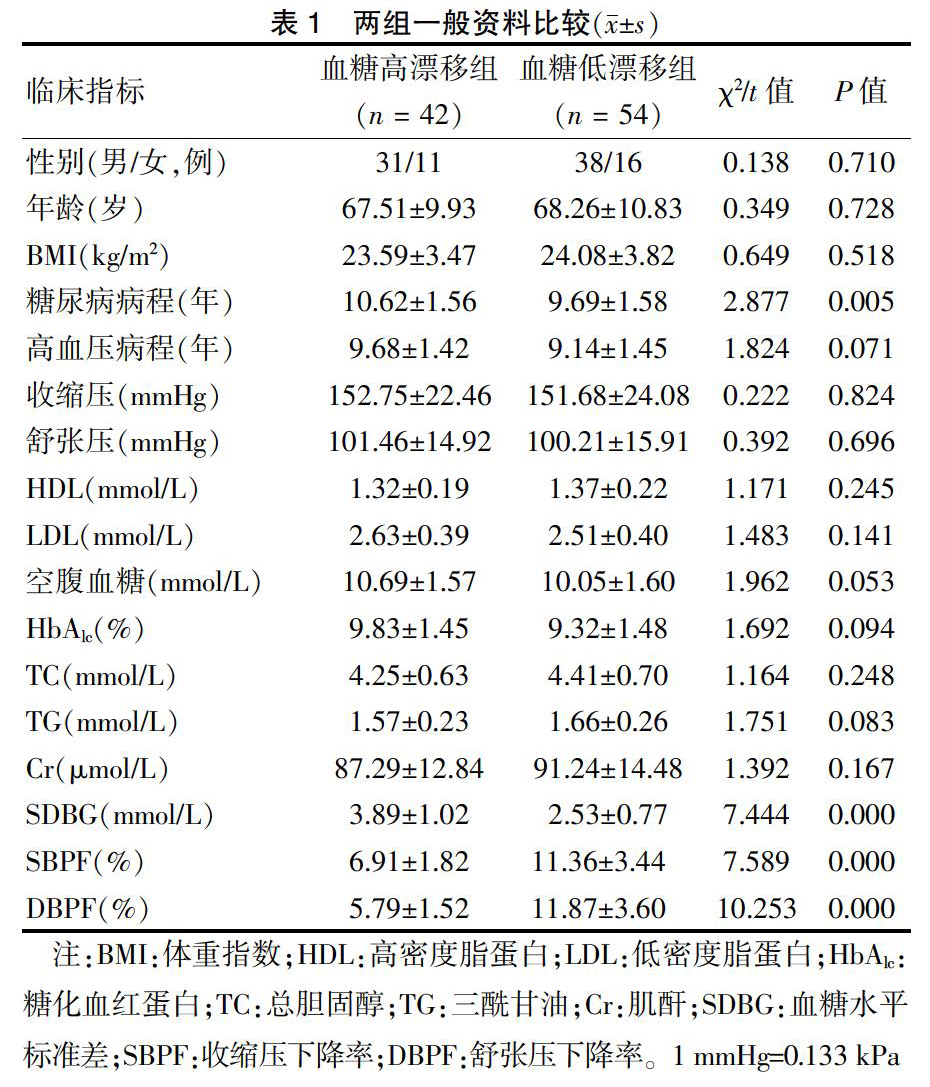
选择2015年6月—2019年6月江苏省太湖疗养院(以下简称“我院”)疗养康复中心收治的96例2型糖尿病合并高血压患者为研究对象。纳入标准:①符合2010年美国糖尿病协会(ADA)修订的2型糖尿病诊断标准[5];②高血压符合《中国高血压防治指南》的诊断标准[6];③临床资料完整者。排除标准:①合并肿瘤者;②肝肾功能障碍者;③存在自身免疫性疾病者;④存在全身性感染性疾病者;⑤存在糖尿病并發症者;⑥继发性高血压者。患者签署知情同意书,本研究经我院医学伦理委员会批准。
患者均佩戴动态血糖监测仪(美国美敦力公司,型号:CGMS-800-MiniMed),进行72 h血糖动态监测,计算第二个24 h内的平均血糖值以及血糖水平标准差(SDBG)。根据血糖的变动幅度将其分为血糖高漂移组(平均血糖值≤3倍SDBG)42例和血糖低漂移组(平均血糖值>3倍SDBG)54例[7]。
1.2 方法
入组患者均口服瑞格列奈(江苏豪森药业股份有限公司,生产批号:20150214,0.5 mg×60片)2次/d,0.5 mg/次;口服二甲双胍(悦康药业集团有限公司,生产批号:20150324,500 mg×30片)3次/d,1片/次;口服硝苯地平(上海现代制药股份有限公司,生产批号:20150227,30 mg×6片×2板)1次/d,1片/次;口服厄贝沙坦片(江苏恒瑞医药股份有限公司,生产批号:20150108,0.15 g×7粒)1次/d,1片/次。
1.3 观察指标与检测方法
收集患者性别、年龄、体重指数(BMI)、糖尿病病程、高血压病程、收缩压、舒张压、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)、空腹血糖、糖化血红蛋白(HbAlc)、总胆固醇(TC)、三酰甘油(TG)、肌酐(Cr)、SDBG、收缩压下降率(SBPF)和舒张压下降率(DBPF),确定与动态血糖波动相关的临床指标。
1.3.1 临床生化指标检测 ?抽取患者空腹静脉血5 mL,采用全自动生化分析仪(美国贝克曼库尔特科技有限公司,型号:AU5800)检测HDL、LDL、HbAlc、TC、TG和Cr水平。采用血糖检测仪(美国罗氏诊断科技有限公司,型号:2519069)检测患者的空腹血糖值。
1.3.2 动态血糖监测 ?将动态血糖监测仪的探头置于患者平脐左右侧(选一侧)4~6 cm处的皮下组织中,每隔5 min自动记录患者的血糖水平,24 h内可获取288个血糖值,根据血糖值绘制血糖图后进行数据分析处理。平均血糖为288个血糖值的平均值,SDBG则为相应的标准差。
1.3.3 动态血压监测 ?将动态血压检测仪(徐州中马医疗器械有限公司,型号:CT2971)绑缚于患者右上臂,连续监测患者24 h内血压,每隔30 min自动检测一次血压。收缩压有效读数范围:30~260 mmHg(1 mmHg=0.133 kPa),舒张压有效读数范围:40~150 mmHg。数据采集结束后计算患者的夜间平均舒张压、日间平均舒张压、夜间平均收缩压和日间平均收缩压。DBPF=(日间平均舒张压-夜间平均舒张压)/日间平均舒张压×100%;SBPF=(日间平均收缩压-夜间平均收缩压)/日间平均收缩压×100%;杓型血压:SBPF≥10%,非杓型血压:SBPF<10%。
1.4 统计学方法
采用SPSS 20.0统计学软件进行数据分析,计量资料用均数±标准差(x±s)表示,两组间比较采用t检验;计数资料用例数表示,组间比较采用χ2检验;多因素logistic回归模型分析昼夜动态血压波动的影响因素;Spearman法分析SDBG与DBPF和SBPF相关性。以P < 0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较
两组性别、年龄、BMI、高血压病程、收缩压、舒张压、HDL、LDL、空腹血糖、HbAlc、TC、TG和Cr比较,差异无统计学意义(P > 0.05)。血糖高漂移组糖尿病病程、SDBG高于血糖低漂移组,而SBPF和DBPF低于血糖低漂移组,差异均有统计学意义(均P < 0.05)。见表1。
2.2 多元线性回归分析结果
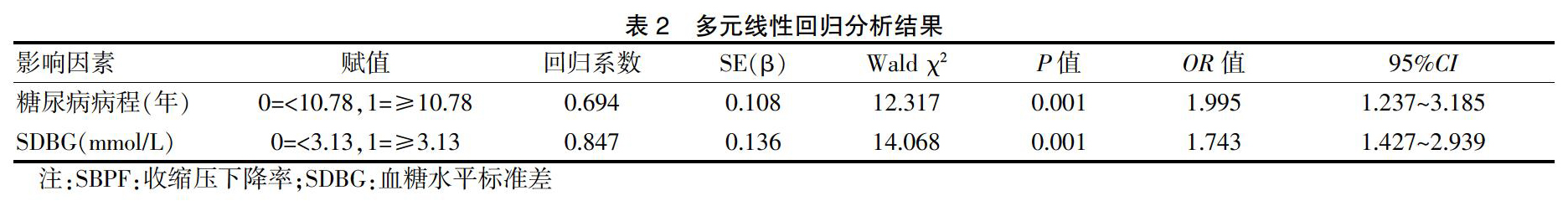
以SBPF为因变量,0=SBPF≥10%,1=SBPF<10%,表1中有统计学意义的变量为自变量进行多元线性回归分析,结果显示,糖尿病病程和SDBG是SBPF的影响因素(P < 0.05)。见表2。
2.3 动态血糖与昼夜动态血压波动的相关性结果
血糖高漂移组SDBG与DBPF、SBPF无相关性(r = 0.104、0.157,P > 0.05)。血糖低漂移组SDBG与DBPF、SBPF呈负相关(r = -0.689、-0.579,P < 0.05)。
3 讨论
血糖波动情况是糖尿病患者的主要监测指标,血糖水平的异常波动往往与糖尿病患者并发症的发生密切相关[8-9]。研究显示[10],随着血糖波动范围的拓展,患者心脑血管并发症的发生率明显提高,并且并发症的种类也明显增加。因此对动态血糖波动与昼夜动态血压波动之间的关系进行深入探究,有利于减少血糖波动引起的心脑血管并发症的发生。
SDBG能够有效反映血糖的波动情况,Wang等[11]发现正常血糖波动中SDBG<1.4 mmol/L,SDBG异常升高与糖尿病的发生发展以及糖尿病并发症的发生存在相关性[12]。本研究结果显示,两组SDBG均>1.4 mmol/L,提示2型糖尿病合并高血压患者的血糖波动存在异常。分析其原因可能是由于2型糖尿病患者的血糖调节功能存在一定障碍,使患者的血糖波动较大[13-14];高血压会造成血管损伤,Wenstedt等[15]发现在高血压发生发展过程中血管内壁的钠吸收功能明显受到抑制,导致局部血管代谢紊乱及损伤,因此在2型糖尿病合并高血压患者中高血压的发生会促进血管内壁的损伤,导致血管内壁的葡萄糖运输功能下降,血液中的葡萄糖无法进入组织中,导致血糖水平异常[16-17]。
本研究结果显示,血糖波动与患者的糖尿病病程有关(P < 0.05),分析其原因可能是由于血糖浓度长期处于较高水平使得血液和组织液处于高渗状态,对组织器官的结构和功能造成严重影响,糖尿病病程的增加促进组织器官损伤,导致血糖调节功能进一步下降[18]。已有研究报道显示[19],血压存在生理性节律变化,血压变化曲线呈杓型,称之为杓型血压。本研究结果显示,血糖高漂移组SBPF和DBPF值低于血糖低漂移组(P < 0.05),提示血糖高漂移患者更容易发生血压节律异常。分析其原因可能是由于血糖波动幅度增大引起患者交感神经活跃,导致患者自主神经节律异常,最终导致患者血压节律异常[20]。
多元线性回归分析结果显示,糖尿病病程和SDBG是SBPF的影响因素(P < 0.05),提示糖尿病病程的延长以及血糖波动的上调都会促进血压节律的紊乱。分析其原因可能是由于糖尿病病程的延长进一步加剧患者自主神经紊乱,导致患者血压调节功能下降[21-22];同时,糖尿病病程的延长促进氧化应激的产生,已有研究报道显示[23],氧化应激参与高血压的发生发展,与血压异常的发生密切相关,因此氧化应激的上调促进血压节律异常的发生。相关性结果显示,血糖低漂移组SDBG与DBPF、SBPF均呈负相关,而血糖高漂移组SDBG与DBPF、SBPF无相关性,提示降低2型糖尿病合并高血压患者的血糖波动有利于血压节律的维持。分析其原因可能是由于机体内存在神经-体液调节机制,当血糖波动下降时,体液循环总体处于稳定状态,此时患者的神经系统也处于平稳状态,能够及时对机体的血压变化做出相应响应并对血压水平进行调节,使机体血压维持杓型结构[24-25]。
综上所述,2型糖尿病合并高血压患者的血糖波动与昼夜动态血压波动呈负相关,减少患者的血糖波动有利于维持患者的血压节律。目前对其中的分子机制仍然缺乏了解,需要进一步深入探究动态血压和血糖波动发生的相互作用机制。
[参考文献]
[1] ?毛睿睿,杜映红,许丽娴,等.实时动态血糖监测早期2型糖尿病肾脏疾病患者血糖波动的效果观察[J].中国糖尿病杂志,2017,25(10):878-881.
[2] ?Agashe S,Petak S. Cardiac Autonomic Neuropathy in Diabetes Mellitus [J]. Methodist Debakey Cardiovasc J,2018, 14(4):251-256.
[3] ?Kim C,Sohn JH,Jang MU,et al. Association between Visit-to-Visit Glucose Variability and Cognitive Function in Aged Type 2 Diabetic Patients:A Cross-Sectional Study [J]. PLoS One,2015,10(7):e0132118.
[4] ?Najafi MT,Khaloo P,Alemi H,et al. Ambulatory blood pressure monitoring and diabetes complications:Targeting morning blood pressure surge and nocturnal dipping [J]. Medicine(Baltimore),2018,97(38):12185
[5] ?American Diabetes Association. Diagnosis and classification of diabetes mellitus [J]. Diabetes Care,2013,36 Suppl 1(Suppl 1):S67-S74.
[6] ?中國高血压防治指南修订委员会.中国高血压防治指南(2010年修订版)[J].中国实用乡村医生杂志,2012,19(12):1-15.
[7] ?董炳信,乔鲁军,李亚红,等.ICU患者胰岛素泵治疗过程中使用实时动态血糖监测的价值分析[J].重庆医学,2017,46(31):4370-4372.
[8] ?李静,朱海慧,庞雅玲,等.大黄黄连泻心汤结合西医常规疗法治疗2型糖尿病临床研究[J].国际中医中药杂志,2019,41(12):1301-1305.
[9] ?Bancks MP,Carson AP,Lewis CE,et al. Fasting glucose variability in young adulthood and incident diabetes,cardiovascular disease and all-cause mortality [J]. Diabetologia,2019,62(8):1366-1374.
[10] ?Kurozumi A,Okada Y,Sugai K,et al. Comparison of the Effects of Teneligliptin and Sitagliptin,Two Dipeptidyl Peptidase 4 Inhibitors with Different Half-Lives,on Glucose Fluctuation and Glucagon-Like Peptide-1 in Type 2 Diabetes Mellitus [J]. J UOEH,2018,40(1):1-9.
[11] ?Wang J,Liu BL,Li Z,et al. The characteristics of blood glucose fluctuations in patients with fulminant type 1 diabetes mellitus in the stable stage [J]. Arch Endocrinol Metab,2018,62(6):585-590.
[12] ?Ye L,Gu W,Chen Y,et al. The impact of shift work on glycemic characteristics assessed by CGM and its association with metabolic indices in non-diabetic subjects [J]. Acta Diabetol,2020,57(1):53-61.
[13] ?Vitale M,Masulli M,Calabrese I,et al. Impact of a Mediterranean Dietary Pattern and Its Components on Cardiovascular Risk Factors,Glucose Control,and Body Weight in People with Type 2 Diabetes:A Real-Life Study [J]. Nutrients,2018,10(8):1067.
[14] ?Aldawi N,Darwiche G,Abusnana S,et al. Initial increase in glucose variability during Ramadan fasting in non-insulin-treated patients with diabetes type 2 using continuous glucose monitoring [J]. Libyan J Med,2019,14(1):1535747.
[15] ?Wenstedt EFE,Olde Engberink RHG,Vogt L. Sodium Handling by the Blood Vessel Wall:Critical for Hypertension Development [J]. Hypertension,2018,71(6):990-996.
[16] ?Konukoglu D,Uzun H. Endothelial Dysfunction and Hypertension [J]. Adv Exp Med Biol,2017,956(9):511-540.
[17] ?Li S,Wang X,Zhao L,et al. The characteristics of 24-hour ambulatory blood pressure monitoring and its relationship with cardiovascular target organ damage in Chinese Han patients with concomitant type 2 diabetes and hypertension [J]. Blood Press Monit,2019,24(4):167-173.
[18] ?Spallone V. Update on the Impact,Diagnosis and Management of Cardiovascular Autonomic Neuropathy in Diabetes:What Is Defined,What Is New,and What Is Unmet [J]. Diabetes Metab J,2019,43(1):3-30.
[19] ?刘向阳,唐良秋,范文茂,等.脂蛋白相关磷脂酶A2对冠心病患者反杓型血压及冠狀动脉重度狭窄的诊断价值分析[J].实用心脑肺血管病杂志,2019,27(7):88-92.
[20] ?Jordan J,Tank J,Heusser K,et al. The effect of empagliflozin on muscle sympathetic nerve activity in patients with type Ⅱ diabetes mellitus [J]. J Am Soc Hypertens,2017,11(9):604-612.
[21] ?Upton GA,Tinley P,Al-Aubaidy H,et al. The influence of transcutaneous electrical nerve stimulation parameters on the level of pain perceived by participants with painful diabetic neuropathy:A crossover study [J]. Diabetes Metab Syndr,2017,11(2):113-118.
[22] ?Ohishi M. Hypertension with diabetes mellitus:physiology and pathology [J]. Hypertens Res,2018,41(6):389-393.
[23] ?Dantas FF,Brasileiro-Santos Mdo S,Batista RM,et al. Effect of Strength Training on Oxidative Stress and the Correlation of the Same with Forearm Vasodilatation and Blood Pressure of Hypertensive Elderly Women:A Randomized Clinical Trial [J]. PLoS One,2016,11(8):e161178.
[24] ?Tsujimoto T,Kajio H. Benefits of Intensive Blood Pressure Treatment in Patients With Type 2 Diabetes Mellitus Receiving Standard but Not Intensive Glycemic Control [J]. Hypertension,2018,72(2):323-330.
[25] ?Improta Caria AC,Nonaka CKV,Pereira CS,et al. Exercise Training-Induced Changes in MicroRNAs:Beneficial Regulatory Effects in Hypertension,Type 2 Diabetes,and Obesity [J]. Int J Mol Sci,2018,19(11):3608.
(收稿日期:2020-04-13)
- 基于教材资源的英语写作教学例析
- 开放教育微课制作中融入“思政元素”的探索
- 线上教学背景下的留守儿童教育新挑战
- 浅析英语形近音近词汇学习及教学策略
- 基建档案和医疗设备档案一体化管理模式探究
- 分析社区卫生服务机构档案管理工作存在的问题及对策
- 事业单位档案管理工作优化途径探索
- 试论档案工作者的文化自觉
- 创新档案管理模式 增强档案服务能力
- 浅谈三农档案的管理与利用
- 加强档案管理人才培养 不断提高档案管理质量
- 建立不动产登记档案管理新模式的几点思考
- 劳动人事档案管理模式的完善创新研究
- 探讨图书馆期刊管理工作出现的问题及对策
- 公共图书馆少儿读者量下降原因分析及对策
- 县级图书馆的图书流通率的提高对策探讨
- 北京区县博物馆发展的困境分析
- 基于智能城市背景下档案服务工作发展分析
- 提高医院办公室档案管理工作效率的思考
- 科学发展观下的高校图书馆管理与服务创新分析
- 浅谈微信在我国图书情报领域的应用
- 基于“产创科教”四位一体的应用型人才培养模式研究
- 论初中物理生活化教学的有效策略
- 新形势下基层档案管理工作的新思路
- 工程档案管理在工程质量管理工作中的作用
- recruiting
- recruitment
- recruitment fair
- recruitmentfair
- recruits
- recruit²
- recruit¹
- recrystallizable
- recrystallization, recrystallisation
- rectal
- rectally
- rectangle
- rectangles
- rectangular
- rectifiable
- rectification
- rectifications
- rectified
- rectifies
- rectify
- rectifying
- rector
- rectoral
- rectorates
- rectoress
- 抛光
- 抛兰
- 抛别
- 抛到九霄云外
- 抛到爪哇国去
- 抛到脑后
- 抛前藏词
- 抛割
- 抛卖
- 抛却
- 抛却琵琶
- 抛却青云
- 抛口风
- 抛售
- 抛在一边,不放在心上
- 抛在东洋大海
- 抛在东洋大海里
- 抛在空中的彩球
- 抛在脑后
- 抛声
- 抛声炫俏
- 抛声调嗓
- 抛头露面
- 抛头露面露头露脑
- 抛头颅,洒热血